Журнал "Медицинский совет" №5/2025
DOI: 10.21518/ms2025-159
А.А. Еровиченков1,2, Д.Д. Арутюнова1, Н.Ю. Пшеничная2,3,
Г.В. Гопаца2,3,4, А.А. Сохликов4, Е.А. Ляпейкова4,
С.К. Пылаева1,5, Н.Ф. Фролова6,7, Л.В. Кудрявцева8,
М.А. Ильина4,5, Е.В. Кардонова4,5, Н.Н. Зверева5,
Н.А. Антипят4, И.Н. Тюрин4,5, А.А. Ишмухаметов1,9
1 Федеральный научный центр исследований и разработки иммунобиологических препаратов имени М.П. Чумакова РАН (Институт полиомиелита); 117218, Россия, Москва, поселок Института полиомиелита, вл. 8, корп. 1
sup>2 Российская медицинская академия непрерывного профессионального образования; 125993, Россия, Москва, ул. Баррикадная, д. 2/1, стр. 1
sup>3 Центральный научно-исследовательский институт эпидемиологии Федеральной службы по надзору в сфере защиты прав потребителей и благополучия человека; 111123, Россия, Москва, ул. Новогиреевская, д. 3а
sup>4 Инфекционная клиническая больница №1; 125367, Россия, Москва, Волоколамское шоссе, д. 63, стр. 2
sup>5 Российский национальный исследовательский медицинский университет имени Н.И. Пирогова; 117513, Россия, Москва, ул. Островитянова, д. 1
sup>6 Городская клиническая больница №52; 123182, Россия, Москва, ул. Пехотная, д. 3
sup>7 Научно-образовательный институт клинической медицины имени Н.А. Семашко Российского университета медицины; 111398, Россия, Москва, ул. Кусковская, д. 1а, стр. 4
sup>8 Московский научно-практический центр лабораторных исследований; 115580, Россия, Москва, Ореховый бульвар, д. 49, корп. 1
9 Первый Московский государственный медицинский университет имени И.М. Сеченова (Сеченовский Университет); 119991, Россия, Москва, ул. Трубецкая, д. 8, стр. 2
По данным ВОЗ 2024 г., малярия в современных условиях остается глобальной мировой проблемой здравоохранения, особенно в странах Африки, Азии и Южной Америки. По мнению авторов, ошибки, допущенные в адекватной оценке клинических и лабораторных данных Р. falciparum-малярии (тропическая малярия) у пациента, являются основными причинами, которые могут привести к летальному исходу заболевания. Цель работы: описать с учетом анализа данных современной научной медицинской литературы и собственного опыта клинико-лабораторные показатели тяжелого течения тропической малярии пациентки с тяжелым и осложненным течением заболевания. Приведена выписка из истории болезни пациентки М. 56 лет, находившейся на лечении в инфекционном стационаре с основным диагнозом «Малярия, вызванная Plasmodium falciparum, с церебральными осложнениями, с развитием острой почечной недостаточности, тяжелое течение». Заболела на 7-й день после поездки в Танзанию (о-в Занзибар). Заболевание протекало в тяжелой, осложненной форме с развитием острой почечной недостаточности, сепсиса, тяжелой анемии, двусторонней полисегментарной пневмонии, носового кровотечения. Уровень паразитемии достигал 1,428 000 в микролитре крови. Для лечения малярии использовали препарат Коартем. На фоне проводимой интенсивной терапии была достигнута положительная динамика, отмечалось стойкое отсутствие паразитемии, сохранялись периферические отеки, высокий уровень азотемии. Лечение пациентки в дальнейшем проводилось в нефрологическом отделении, где достигнут значимый клинический результат в виде снижения показателей азотемии. Женщина выписана домой в удовлетворительном состоянии. Клинический пример полноценно отражает современные клинико-лабораторные критерии тяжелого, осложненного течения тропической малярии, демонстрирует быстрое развитие серьезных осложнений в результате позднего поступления в стационар и представляет практический интерес не только для инфекционистов, но и для терапевтов, нефрологов, неврологов, реаниматологов и врачей других специальностей.
Для цитирования: Еровиченков АА, Арутюнова ДД, Пшеничная НЮ, Гопаца ГВ, Сохликов АА, Ляпейкова ЕА, Пылаева СК, Фролова НФ, Кудрявцева ЛВ, Ильина МА, Кардонова ЕВ, Зверева НН, Антипят НА, Тюрин ИН, Ишмухаметов АА. Современные клинико-лабораторные показатели тяжелого течения малярии, вызванной Plasmodium falciparum. Медицинский совет. 2025;19(5):206–215. https://doi.org/10.21518/ms2025-159.
Конфликт интересов: авторы заявляют об отсутствии конфликта интересов.
Modern clinical and laboratory indicators of severe Plasmodium falciparum malaria
Alexander A. Erovichenkov1,2, Daria D. Arutyunova1, Natalia Yu. Pshenichnaya2,3,
Galina V. Gopatsa2,3,4, Aleksey A. Sokhlikov4, Ekaterina A. Liapeikova4,
Sofia K. Pylaeva1,5, Nadiya F. Frolova6,7, Larisa V. Kudryavtseva8,
Maria A. Ilina4,5, Elena V. Kardanova4,5, Nadezda N. Zvereva5,
Natalya A. Antipyat4, Igor N. Tyurin4,5, Aydar A. Ishmukhametov1,9
1 Chumakov Federal Scientific Center for Research and Development of Immunobiological Drugs of the Russian Academy of Sciences (Polio Institute); 8, Bldg. 1, Settlement of the Institute of Poliomyelitis, Moscow, 117218, Russia
sup>2 Russian Medical Academy of Continuous Professional Education; 2/1, Bldg. 1, Barrikadnaya St., Moscow, 125993, Russia
sup>3 Central Research Institute of Epidemiology of the Federal Service for Surveillance on Consumer Rights Protection and Human Wellbeing; 3a, Novogireevskaya St., Moscow, 111123, Russia
sup>4 Infectious Disease Clinical Hospital No. 1; 63, Bldg. 2, Volokolamskoe Shosse, Moscow, 125367, Russia
sup>5 Pirogov Russian National Research Medical University; 1, Ostrovityanov St., Moscow, 117997, Russia
sup>6 City Clinical Hospital No. 52; 3, Pexotnaya St., Moscow, 123182, Russia
sup>7 Scientific and Educational Institute of Clinical Medicine named after N.A. Semashko, the Russian University of Medicine; 1A, Bldg. 4, Kuskovskaya St., Moscow, Russia, 111398
sup>8 State Moscow Scientific and Practical Center for Laboratory Research; 49, Bldg. 1, Orekhovy Boulevard, Moscow, 115580, Russia
9 Sechenov First Moscow State Medical University (Sechenov University); 8, Bldg. 2, Trubetskaya St., Moscow, 119991, Russia
According to WHO Report 2024, malaria is still a global health challenge, especially in Africa, Asia and South America. In the opinion of the authors, errors made in adequate assessment of clinical and laboratory indicators of P. falciparum malaria (tropical malaria) in a patient are the major reasons that can lead to a lethal disease outcome. The aim of our research was to describe the clinical and laboratory indicators of severe tropical malaria with a severe and complicated course of disease in a female patient, taking into account the analysis of data from modern scientific and medical literature, and our own experience. An abstract of the case history of patient M., 56 years old, is presented. The patient underwent medical treatment in an infectious disease hospital under the primary diagnosis of Plasmodium falciparum malaria with cerebral complications and acute renal failure, severe course of illness. She fell ill on Day 7 after her journey to Tanzania (Zanzibar Island). The disease developed in a severe, complicated form with acute renal failure, sepsis, severe anemia, bilateral polysegmental pneumonia, and nosebleeds. The parasitemia level reached 1,428,000 per microliter of blood. The treatment regimen of malaria included Coartem. Due to ongoing intensive therapy, positive changes were achieved. A stable absence of parasitemia was observed, however a peripheral edema and a high level of azotemia persisted. The patient continued to undergo treatment in the Department of Nephrology, where a significant clinical outcome in the form of decreased azotemia levels was achieved. The woman was discharged home in a satisfactory condition. The clinical case example fully reflects modern clinical and laboratory criteria for severe, complicated tropical malaria, and demonstrates rapid development of serious complications as a result of late admission to hospital. It represents a practical interest not only for infectious disease experts, but also for therapists, nephrologists, neurologists, resuscitationists and physicians of other specialties.
For citation: Erovichenkov AA, Arutyunova DD, Pshenichnaya NYu, Gopatsa GV, Sokhlikov AA, Liapeikova EA, Pylaeva SK, Frolova NF, Kudryavtseva LV, Ilina MA, Kardanova EV, Zvereva NN, Antipyat NA, Tyurin IN, Ishmukhametov AA. Modern clinical and laboratory indicators of severe Plasmodium falciparum malaria. Meditsinskiy Sovet. 2025;19(5):206–215. (In Russ.) https://doi.org/10.21518/ms2025-159.
Conflict of interest: the authors declare no conflict of interest.
Введение
Малярия в современных условиях остается глобальной проблемой здравоохранения, особенно в странах Африки, Азии и Южной Америки (местные случаи малярии регистрируются в 83 странах этих регионов мира), поражая ежегодно десятки миллионов людей, унося десятки тысяч жизней. По данным ВОЗ1, в 2023 г. зарегистрировано не менее 263 млн случаев малярии, 597 тыс. смертельных исходов, из них не менее 450 тыс. у детей (каждые 1–2 мин в мире погибает ребенок от малярии, особенно в возрасте от 2 до 5 лет). Подавляющее количество случаев малярии и смертельных исходов регистрируется в Африканском регионе ВОЗ, соответственно, 246 млн и 569 тыс. Тропическая малярия (Р. falciparum-малярия), как до сих пор называют эту форму малярии в России, составляет ежегодно не менее 90–95% всех случаев заболевания в мире, вторая по значимости, но первая по распространенности в эндемичных регионах мира – это малярия, вызываемая Pl. vivax (трехдневная малярия) – 3,5% случаев. Остальные формы малярии, вызываемые Pl. ovale, Pl. malariae и Pl. knowlesi, относительно редко регистрируются (десятые доли процента каждая форма) в мире [1].
Тропическая малярия2 – наиболее опасная форма заболевания, склонная к развитию различных жизнеугрожающих состояний: церебральная форма, анемия, геморрагический синдром, острая почечная недостаточность, острый респираторный дистресс-синдром (ОРДС), отек легких и др. [2, 3].
В последнее десятилетие в мире регистрируется значительное увеличение международного туризма и, соответственно, отмечается увеличение количества завозимых в страны выезда инфекционных заболеваний [4–7]. Так, в Великобритании в 2023 г. зарегистрировано 1 983 случая завозной малярии (наибольший показатель за последние 20 лет), у 1 649 (83,2%) пациентов диагностирована тропическая малярия [8]. В США ежегодно регистрируется около 2 000 больных с завозной малярией с летальностью около 0,3% от всех случаев [9, 10].
В РФ в 2023 г. зарегистрировано 135 случаев (0,09 на 100 тыс. населения) малярии в 47 субъектах РФ. Все случаи малярии завезены из стран дальнего зарубежья («завозная» малярия), зарегистрировано 4 летальных случая от тропической малярии среди взрослого населения3. Нетрудно подсчитать, что летальность от малярии в РФ почти в 10 раз выше, чем в США (в США представлены все современные препараты для профилактики и лечения различных форм малярии).
В исследовании, проведенном В.П. Сергиевым и соавт., при анализе 9 смертельных исходов у больных тропической малярией, приехавших в РФ из африканских стран (6 случаев) и Индии (3 случая), выделены основные причины, приведшие к летальному исходу: пренебрежение необходимостью проведения индивидуальной профилактики заболевания (особенно при выезде в регионы повышенного риска заражения малярией); позднее обращение за медицинской помощью; неадекватная оценка данных эпидемиологического анамнеза; ошибки, допущенные в клинической и лабораторной диагностике тропической малярии [11].
Цель работы – описать с учетом анализа данных современной научной медицинской литературы и собственного опыта клинико-лабораторные показатели тяжелого течения тропической малярии у пациентки с тяжелым и осложненным течением заболевания.
Современные критерии тяжести течения тропической малярии
Тропическую малярию, как и другие формы малярии, относят к трансмиссивным паразитарным заболеваниям человека (кроме малярии, вызванной Pl. knowlesi – зооноз), передающимся комарами рода Anopheles [12]. Вакцинопрофилактика малярии в настоящее время еще только разрабатывается [13].
Развитие патологических процессов, основных клинических проявлений у больных тропической малярией, связано с бесполым циклом развития P. falciparum в эритроцитах (эритроцитарная стадия), приводящего в конечном итоге к их гибели и развитию гемолитической (нормоцитарной) анемии [14].
Основные современные патогенетические механизмы в развитии тяжелых и осложненных форм тропической малярии можно представить таким образом:
- скопление (секвестрация) инвазированных эритроцитов, в основном содержащих взрослые трофозоиты (со стадии амебовидного трофозоита), шизонты в сосудах внутренних органов, преимущественно головного мозга, почек, печени, кишечника, костного мозга, плаценты, вследствие экспрессии на поверхности эритроцитов рецептора PfEMP1 (P. falciparum erythrocyte membrane protein 1), имеющего тропность к эндотелию. Циркулирующая паразитемия, определяемая при исследовании «толстой» капли крови, не отражает точного количества паразитов в организме больного тропической малярией, поскольку значительная часть P. falciparum секвестрируется в микроциркуляторном русле внутренних органов [15–17];
- формирование т. н. розеток, состоящих из инвазированных и непораженных эритроцитов, которое еще в большей степени усугубляет микроциркуляторные нарушения в прекапиллярном и посткапиллярном русле различных органов [18, 19];
- активация мононуклеарно-фагоцитарной системы, CD4+- и CD8+-Т-клеток, с повышенным синтезом α-фактора некроза опухолей, γ-интерферона, интерлейкинов 1, 6 и других цитокинов, играющих важную роль в развитии интоксикационного синдрома, повышении температуры, церебральной формы тропической малярии, тромбоцитопении, а также в повреждении эндотелия сосудов и вызывающих адгезию пораженных и непораженных эритроцитов к эндотелию кровеносных сосудов [20–22];
- развитие гипогликемии, усугубляющей микроциркуляторные и метаболические нарушения (метаболический ацидоз) у больных, особенно у детей и беременных [23];
- в последние годы рассматривается особая роль белков-перфоринов (Perforin-Like Proteins of Apicomplexan Parasites) P. falciparum в повреждении сосудов, тканей у больных тропической малярией, а также высокое значение повышения синтеза оксида азота (NO) клетками эндотелия сосудов головного мозга в развитии церебральной формы заболевания [24, 25]. Как следствие, развитие у больных с тяжелым течением тропической малярии выраженного интоксикационного синдрома, метаболического ацидоза, гипоксии тканей, нарушений микроциркуляции с поражением различных органов и систем [14, 26].
В настоящее время установлено, что в регионах мира с высоким риском заражения тропической малярией (возможно, многократные укусы инфицированных комаров) наиболее высокий риск развития тяжелой формы заболевания наблюдается у детей (от 2 до 5 лет), неиммунных (люди, впервые контактирующие с Р. falciparum), у беременных женщин (II и III триместры), у людей, перенесших спленэктомию, и пациентов с ВИЧ-инфекцией4 [15].
Выделяют следующие прогностические неблагоприятные клинические признаки тропической малярии, наряду с выраженным интоксикационным синдромом, в начальном периоде болезни (1-я нед.): развитие неврологической симптоматики (судорожный синдром, нарушение сознания, кома), нарушения психического состояния (галлюцинации, прострация, выраженная слабость с невозможностью самостоятельно встать с кровати), клинические признаки геморрагического синдрома (кровотечение, кровоизлияния в сосуды глаз), желтушность кожных покровов, отек легких (острый респираторный дистресс-синдром), отек (пастозность лица), периферические отеки, уменьшение объема выделяемой мочи [27, 28].
Основные лабораторные данные, указывающие на высокий риск развивающейся тяжелой, осложненной формы тропической малярии [14, 15, 26–28]:
- гиперпаразитемия более 250 тыс. (в некоторых регионах мира более 100 тыс.) паразитов в микролитре крови, определение, наряду с юными трофозоитами (стадия «кольца»), взрослых форм, шизонтов, или более 5–10% пораженных эритроцитов от общего количества эритроцитов в микролитре крови;
- лейкоцитоз более 12,0 х 109/л или лейкопения ниже 4,0 х 109/л;
- гемоглобин ниже 70 г/л, гематокрит менее 20%;
- глюкоза в крови менее 2,2 мкмоль/л;
- значительное увеличение уровня мочевины и креатинина в сыворотке крови, повышение (в три и более раза) активности трансаминаз.
В приведенном ниже анализе истории болезни мы сделали акцент на клинико-лабораторных показателях и их оценке в начальном периоде болезни, указывающих на тяжелое, осложненное течение тропической малярии.
Клинический случай
Анализ истории болезни пациентки М., 56 лет, проживает в Москве.
Пациентка с 21.09.2024 г. по 08.10.2024 г. (17 койко-дней) находилась на лечении в ГБУЗ «Инфекционная клиническая больница №1 ДЗМ» (ИКБ №1) с основным диагнозом «B50.0. Малярия, вызванная Plasmodium falciparum, с церебральными осложнениями, с развитием острой почечной недостаточности тяжелое течение».
Пациентка с 08.10.2024 г. по 24.10.2024 г. (14 койко-дней) находилась на лечении в нефрологическом отделении ГБУЗ «Городская клиническая больница №52 ДЗМ» (ГКБ №52) с основным диагнозом «N18.5. Острое почечное повреждение в стадии обратного развития с частичным восстановлением азотвыделительной функции почек на фоне малярии, вызванной Plasmodium falciparum, тяжелое течение, реконвалесценция».
Доставлена бригадой скорой медицинской помощи из дома 21.09.2024 г. в 12:50 в ИКБ №1 по экстренным показаниям с жалобами на слабость, повышение температуры тела до 40 оС в день поступления, озноб, головокружение, повышенную потливость, периодическое покашливание, послабление стула однократно, боли в мышцах, суставах на высоте лихорадки. Из анамнеза известно, что заболела остро 18.09.2024 г., когда отметила повышение температуры тела до 38,5 оС. Самостоятельно принимала нурофен, эффералган: отмечала снижение температуры тела до 36,2 оС. Однако 18.09.2024 г. в ночь температура тела повысилась до 39,4 оС, с 19.09 до 20.09.2024 г. принимала ингавирин. Все дни фебрильная лихорадка сохранялась, прием нурофена, эффералгана снижал температуру тела на 2–3 ч, затем повторный озноб, потливость.
Аллергоанамнез – без особенностей. Наличие хронических заболеваний и постоянный прием каких-либо лекарственных препаратов отрицает. В 1973 г. перенесла оперативное лечение чашечно-лоханочной системы слева по поводу двустороннего гидронефроза.
Из эпидемиологического анамнеза известно, что больная находилась на территории Танзании (о-в Занзибар) с 23.03.202024 г. по 11.09.2024 г. (постоянно проживала в течение почти 6 мес.). Профилактику малярии не проводила. Ранее малярией не болела. Укусов насекомых не отмечала.
Необходимо отметить, что пациентка заболела на 7-й день после возвращения из эндемичного региона. Инкубационный период при тропической малярии составляет 7–14 дней [23]. У пациентки не наблюдалось правильное чередование приступов малярии (озноб, жар, пот) с последующей апирексией, что характерно для клинического течения этой формы малярии после возвращения из региона с высоким риском заражения. Температура была постоянно фебрильной (наряду с другими проявлениями интоксикационного синдрома) с момента заболевания.
Появление жидкого стула в начале развития болезни характерно для этой формы малярии и связано с микроциркулярными нарушениями стенки кишечника [14].
Укусы комаров рода Anopheles люди часто просто не замечают, т. к. эти комары нападают в вечернее или ночное время. В 2024 г. африканская страна Танзания (Занзибар), по мнению экспертов в области туризма, стала самым популярным экзотическим направлением для отдыха у россиян5. На Занзибаре в 2023 г. было официально зарегистрировано 5 764 случая тропической малярии6.
Состояние пациентки при поступлении (4-й день болезни) и осмотре в приемном отделении (12:50–13:20) ИКБ №1 было расценено как тяжелое, в сознании, температура тела 39,1 °С. Кожные покровы бледные, склеры субиктеричные, сыпи нет. Язык сухой, обложен белым налетом. Зев не гиперемирован. Доступные пальпации периферические лимфоузлы не увеличены. Носовое дыхание свободное. В легких дыхание ослабленное, хрипов нет. Живот мягкий при пальпации, безболезненный во всех отделах. Печень – по краю реберной дуги. Селезенка не пальпируется. Диурез на момент поступления адекватный, моча светлая. Менингеальных знаков и очаговой неврологической симптоматики на момент осмотра не выявлено. Геморрагический синдром не выражен.
Объективные данные: артериальное давление (АД) 80 на 60 мм рт. ст., ЧСС 98/мин; пульс 98/мин; SPO2 98%, рост 162 см, вес 55 кг.
Результаты клинического анализа крови: лейкоциты – 2,49 × 109/л (N: 4–9 × 109/л), тромбоциты – 21× 109/л (N: 150–400 × 109/л), остальные показатели были в пределах нормы, гемоглобин (Hb) – 132 г/л, (N: 117–161 г/л). эритроциты – 4,11 × 1012/л (N: 3,8–5,3 × 1012/л).
Результаты биохимического анализа крови: С-реактивный белок (СРБ) – 163 мг/л (N: 0–5 мг/л), аланин-аминотрансфераза (АЛТ) – 37 МЕ/л (N: 0–31 МЕ/л), аспартатаминотрансфераза (АСТ) – 102,0 МЕ/л (N: 0–31 МЕ/л), мочевина – 10 мМоль/л (N: 2,6–7,2 ммоль/л), креатинин – 119 мкмоль/л (N: 58–96 мкмоль/л).
Коагулограмма: протромбиновый индекс – 74% (N: 60–140%); фибриноген – 1,54 г/л (N: 2,38–4,98 г/л); международное нормализованное отношение (МНО) – 1,34 (N: 0,8–1,2). D-димер – 140,378 нг/мл (N: 0–500 нг/ мл), группа крови по АВ0 – B(III), Rh (+).
На компьютерной томографии органов грудной клетки признаки свежих очаговых и инфильтративных изменений в легких не определяются.
Диагноз при поступлении «Лихорадка неуточненная (МКБ-10: R50.9)». Тяжесть состояния обусловлена выраженными симптомами интоксикации, тромбоцитопенией, гипотензией. Назначена эмпирическая антибактериальная (цефоперазон + сульбактам 2,0 г два раза в день внутривенно), патогенетическая, дезинтоксикационная терапия.
У пациентки типичные для начального течения (4-й день болезни) тропической малярии данные клинического осмотра, которые могут наблюдаться при многих инфекционных заболеваниях, и заподозрить развитие малярии можно только с учетом данных эпидемиологического анамнеза. Увеличение печени и селезенки при тропической малярии при неосложненном течении происходит не ранее 7–10 дней болезни (в последующем с 5-го дня болезни у пациентки наблюдалось увеличение печени, а с 7-го дня болезни – увеличение селезенки), анемия развивается (при отсутствии специфической этиотропной терапии) к концу первой – на второй неделе болезни, при тяжелом течении – возможно и раньше [14].
В то же время необходимо обратить внимание на лейкопению, тромбоцитопению, увеличение (незначительное) уровней мочевины, креатинина, АСТ, снижение уровня фибриногена, высокий уровень D-димера, увеличение МНО (важные лабораторные критерии тяжелого течения тропической малярии в начальном периоде болезни). У пациентки нельзя исключить начальные проявления коагулопатии потребления, несмотря на отсутствие клинических проявлений геморрагического синдрома [26–28].
В последние годы установлена генетически детерминированная связь риска тяжелого течения тропической малярии у людей с B(III) группой крови, в то же время у людей с О(I) группой крови риск значительно меньше [14].
При поступлении у пациентки взят «тонкий» мазок и «толстая» капля крови на малярию, что обязательно в данном случае при наличии выраженного интоксикационного синдрома (инфекционный процесс), данных эпиданамнеза.
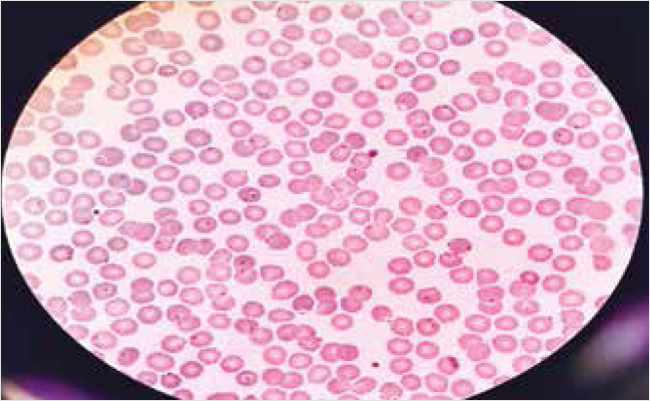
При исследовании крови («тонкий» мазок и «толстая» капля) на возбудителей малярии (21.09.2024 г., 14:35) идентифицирован Pl. falciparum на разных стадиях развития в эритроцитах: юные трофозоиты («кольца»), взрослые трофозоиты («амебовидные») и шизонты (делящиеся формы). Уровень паразитемии составил 373 500 в 1 мкл крови (рис. 1, 2).
Рисунок 1. «Толстая» капля крови у пациентки М. 56 лет
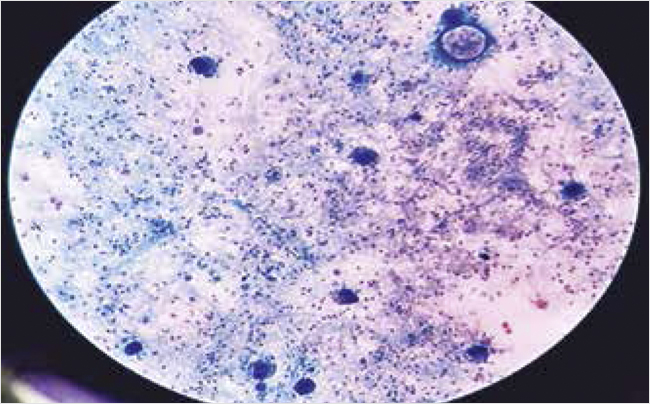
Рисунок 2. «Тонкий мазок» крови у пациентки М. 56 лет
Выставлен диагноз «Малярия, вызванная P. falciparum, тяжелое течение (B50.8. Другие виды тяжелой и осложненной малярии, вызванной P. falciparum)». Сразу был назначен мефлохин (менее чем через 3 ч с момента поступления!) в дозировке 0,5–0,5–0,25 г перорально в течение 4 ч.
На рис. 1, 2 представлены результаты исследования препаратов крови («толстая» капля и «тонкий» мазок) у пациентки М. 56 лет, взятые при поступлении в ИКБ №1. Окраска препаратов проведена рабочим раствором красителя Романовского – Гимзы, увеличение ×1000 с применением масляной иммерсии методом световой микроскопии [29].
В «толстой» капле крови при подсчете обнаружено 15 000 паразитов на 100 лейкоцитов. На 2,49 х 109/л (количество лейкоцитов в микролитре крови) паразитемия составила 373 500 в 1 мкл крови («звездное небо»). В препарате определяются мелкие, с разорванной цитоплазмой и характерными формами «комета», «восклицательный знак», «подковообразные» с двумя глыбками хроматина паразитарные клетки на стадии юных трофозоитов (кольцо) P. falciparum. Встречаются единичные развивающиеся (амебовидные) и зрелые трофозоиты (шизонты), что указывает на высокий риск развития тяжелой (осложненной) малярии.
На рис. 2 представлены юные трофозоиты (кольца), характерные для P. falciparum, которые занимают 1/7–1/8 части диаметра эритроцита с тонким ободком цитоплазмы, которая сужается по направлению к ядру паразитарной клетки. Ядра трофозоитов небольших размеров. В эритроцитах юные трофозоиты располагаются в разных участках, иногда на самом краю эритроцита. В этом случае они могут распластываться по краю эритроцита в обе стороны и представляют собой тонкие полоски цитоплазмы. У некоторой части юных трофозоитов ядро бывает раздвоено. При тропической малярии характерны случаи множественной инвазии (редко наблюдается при других формах малярии), когда в одном эритроците находятся два, три и даже больше юных трофозоита (кольца) P. falciparum, что характеризует высокий уровень паразитемии («звездное небо»). На основании изучения «тонкого мазка крови» идентифицированы P. falciparum.
Необходимо прокомментировать, что в современных условиях в мире золотым стандартом лабораторной диагностики малярии остается исследование «тонкого» мазка (идентификация вида возбудителя на основании характерного расположения малярийного паразита в окрашенном эритроците) и «толстой» капли (определение возбудителя, оценка количества клеток возбудителя в микролитре крови) [14, 27, 29]. Разработанные методы лабораторной диагностики, основанные на определении в крови специфических ферментов возбудителей малярии, молекулярно-генетические, серологические методы не позволяют идентифицировать в крови живых возбудителей малярии, что важно в оценке тяжести течения болезни, особенно тропической малярии, эффективности проводимой этиотропной терапии [30, 31]. Уровень паразитемии у пациентки составил 9% (373 500 паразитов на 4,11 × 106/мкл эритроцитов) от общего количества эритроцитов в микролитре крови, что является лабораторным прогностическим признаком, указывающим на тяжелое течение заболевания и высокий риск неблагоприятного исхода заболевания. Пациентке был назначен мефлохин (1 таблетка содержит мефлохина гидрохлорид 274,09 мг в пересчете на основание – 250,00 мг, ФГУП НПЦ «Фармзащита» ФМБА), который является единственно доступным в РФ таблетированным препаратом для лечения тропической малярии (при весе менее 60 кг – 2,5 г на курс лечения мефлохином). Препараты для парентеральной терапии малярии в РФ официально не зарегистрированы.
На следующий день (22.09.2024 г., 5-й день болезни) при осмотре состояние тяжелое с тенденцией к ухудшению, сохраняется фебрильная температура, в сознании, сильная слабость, упадок психической активности, с трудом приподнимается, заторможена, на вопросы отвечает не сразу, ориентирована в месте и пространстве. Жалобы на головную боль, головокружение, сухой кашель, снижение остроты зрения («туман» перед глазами), отсутствие аппетита. Сон был прерывистый, ночью отмечала периодические галлюцинации (появление нереальных образов людей в боксе около кровати). Судороги не зарегистрировали. Менингеального синдрома и очаговой неврологической симптоматики на момент осмотра не выявлено.
Указанные выше жалобы (головная боль, головокружение, упадок психической активности, снижение остроты зрения, прострация, нарушение сна, галлюцинации) пациентки являются характерными начальными клиническими проявлениями развития у пациентки церебральной формы тропической малярии на фоне полиорганной патологии, высокого уровня паразитемии [32]. Клинические показания (наличие менингеального, судорожного синдромов, очаговая симптоматика не зарегистрированы) для проведения неотложной диагностической люмбальной пункции отсутствовали. При осмотре офтальмолога (23.09.2024 г.) у пациентки выявляется полнокровие сосудов глазного дна (ретинопатия), подтверждающее сосудистые нарушения головного мозга [33]. Даже выраженные изменения сосудов глазного дна (отек диска зрительного нерва, кровоизлияние) у больных с церебральной формой при адекватной терапии восстанавливаются в течение 2–4 нед. Необходимо подчеркнуть, что консультация офтальмолога при тяжелом течении тропической малярии позволяет своевременно диагностировать нарушения микроциркуляции головного мозга [34]. Проведенная пациентке 23.09.2024 г. компьютерная томография головного мозга достоверных КТ-признаков острого нарушения мозгового кровообращения не выявила.
При осмотре: склеры, кожные покровы – желтушны. В легких дыхание ослаблено, хрипов нет, ЧД – 20 в мин. Тоны сердца приглушены, шумы не выслушиваются. АД 90 на 55 мм рт. ст., пульс 101/мин; SPO2 – 96%. Живот умеренно вздут, мягкий при пальпации, безболезненный. Пальпаторно печень увеличена на 1–2 см ниже края реберной дуги, селезенка не увеличена. Пациентка отмечает уменьшение объема выделяемой мочи, моча цвета пива. Стула не было. Геморрагический синдром не выражен.
От 22.09.2024 г.: Hb – 95 г/л, эритроциты – 2,9 × 1012/л, гематокрит – 26,9%, лейкоциты – 9,96 × 109/л, тромбоциты – 71 × 109/л. Биохимический анализ крови от 22.09.2024 г.: общий билирубин – 274,4 мкмоль/л, билирубин непрямой – 69 мкмоль/л, билирубин прямой – 205,4 мкмоль/л, АЛТ – 39 МЕ/л, АСТ – 116 МЕ/л, мочевина – 24,6 ммоль/л, креатинин – 326 мкмоль/л, общий белок – 52,1 г/л (N: 66–83 г/л), альбумин – 29,4 г/л (N: 33–50 г/л), С-реактивный белок (СРБ) – 153 мг/л (N: 0–5 мг/л), прокальцитонин > 100 нг/мл (N: 0–0,5 нг/мл).
Общий анализ мочи от 22.09.2024 г.: цвет – соломенно-желтый, прозрачность – слегка мутная, белок полуколичественно – 0,15 г/л (N: 0–0,1 г/л), глюкоза полуколичественно – 2,9 мМоль/л, эритроциты – 50 в п/зр.
При исследовании «толстой» капли крови от 22.09.2024 г. уровень паразитемии вырос и составил 1,428 000 (через 23 ч после приема мефлохина) в 1 мкл крови, также на разных стадиях развития определялись трофозоиты.
Учитывая значительное нарастание уровня паразитемии, отсутствие эффекта от мефлохина, было принято решение продолжить противомалярийную терапию по жизненным показаниям препаратом Коартем (артеметер 80 мг + люмефантрин 480 мг) по схеме согласно официальной инструкции (по одной таблетке два раза в день в течение 3 дней). Пациентка также была консультирована в отделении врачами реаниматологом и трансфузиологом: принято решение о переводе в отделение реанимации и интенсивной терапии (ОРИТ). Проведена коррекция антибактериальной терапии, назначено парентеральное введение меропенема (порошок для приготовления раствора для внутривенного введения 1,0 г) 3000 мг и линезолида (раствор для инфузий 2 мг/мл, 300 мл) 1200 мг/сут.
Обычно при назначении эффективной противомалярийной терапии через 24–48 ч отмечается снижение уровня паразитемии минимум на 25%, в данном случае при использовании мефлохина уровень паразитемии даже вырос почти в 4 раза (373 500 и 1,428 000 паразитов соответственно в микролитре крови). При использовании мефлохина в первые часы после назначения препарата возможно некоторое увеличение определяемых паразитов в крови вследствие возможного воздействия препарата на блокировку рецептора PfEMP1 с эндотелием сосудов и выходом инвазированных эритроцитов в кровоток [35]. Учитывая критический уровень паразитемии, ухудшение общего состояния пациентки, возможную лекарственную устойчивость Р. falciparum к мефлохину, было принято адекватное решение о назначении препарата Коартем. В мировой практике используется комбинация мефлохина и Коартема для терапии устойчивых штаммов Р. falciparum при тяжелом, осложненном течении тропической малярии [2, 17]. После назначения Коартема уже через 24 ч уровень паразитемии снизился почти в 50 раз (1,428 000 и 30 020 паразитов в микролитре крови). Мировая практика показывает, что при тяжелом течении тропической малярии необходимо назначение антибактериальной терапии (чаще рекомендуются цефалоспорины III поколения – Цефтриаксон) [14]. В данном случае у пациентки наблюдалось тяжелое осложненное (сепсис?) течение заболевания, что потребовало адекватной коррекции антибактериальной терапии. В настоящее время установлено, что развитие бактериемии, сепсиса у больных тропической малярией возможно в результате транслокации микроорганизмов в кровь из кишечника [15]. У пациентки уже на 5-е сут. болезни (22.10.2024 г.) наблюдались характерные лабораторные признаки развития острой почечной (высокие уровни креатинита и мочевины в крови), печеночной недостаточности (снижение уровня альбумина и др.), септикопиемии (прокальцитонин > 100 нг/мл, СРБ – 153 мг/л), нормоцитарной гемолитической анемии [2, 17, 19, 20, 26].
За время пребывания в ОРИТ ИКБ №1 (22.09–06.10.2024 г.) у пациентки, наряду с основным диагнозом, диагностировались: острая почечная недостаточность, сепсис, печеночно-клеточная недостаточность со снижением белково-синтетической функции, острая тяжелая нормоцитарная анемия, двусторонняя полисегментарная пневмония с плевральным выпотом, носовое кровотечение.
Тяжелые церебральные осложнения (малярийная кома) в последующем у пациентки не развились в результате проводимой эффективной противомалярийной и адекватной интенсивной патогенетической терапии. В условиях ОРИТ неоднократно (в соответствии с показаниями) проводились процедуры гемодиафильтрации, гемодиализа, плазмообмена, гемотрансфузии лейкоредуцированной эритроцитарной взвеси, альбумина, концентрата тромбоцитов, свежезамороженной плазмы.
На фоне проводимой интенсивной терапии (15 дней в ОРИТ) была достигнута положительная динамика в виде регресса интоксикационного синдрома, по лабораторным данным отмечалось стойкое отсутствие паразитемии (таблица), нормализация биохимических показателей функциональных печеночных проб, рентгенологический и клинический регресс воспалительного процесса в легких, отсутствие плеврального выпота. Пациентка 06.11.2024 г. переведена из ОРИТ в лечебное отделение, состояние оставалось тяжелым.
Таблица. Уровень паразитемии (в микролитре при исследовании «толстой» капли крови) за время пребывания в Инфекционной клинической больнице №1*
| Дата | 21.09 | 22.09 | 23.09 | 24.09 | 25.09 | 26.09 | 27.09 | 28.09 | 29.09 |
|---|---|---|---|---|---|---|---|---|---|
| Показатели | 373 500 | 1,428 000 | 30 020 | 820 | 313 | 197 | 76 | 80 | 43 |
* С 30.09 до перевода в ГКБ №52 паразиты в препарате «толстой» капли крови отсутствовали.
У пациентки сохранялись высокие показатели уровня креатинина крови – 566 мкмоль/л и мочевины – 10,6 мМоль/л, наблюдалась пастозность лица, верхних и нижних конечностей, и 08.10.2024 г. пациентка для дальнейшего лечения почечной патологии переведена в нефрологическое отделение ГКБ №52, где на фоне проводимой комплексной терапии, в т. ч. процедуры интермиттирующего низкопоточного гемодиализа, плазмообмена, отмечалась стойкая положительная динамика и достигнут значимый клинический результат в виде снижения показателей азотемии (креатинин – 197,46 мкмоль/л, мочевина – 12,6 ммоль/л, калий – 4,5 мкмоль/л, рСКФ – 26 мл/мин/1,73 м2); Hb – 85 г/л; Э – 2,84 × 1012/л; тромбоциты – 419 × 109/л; билирубин (общий) 28,50 мкмоль/л; альбумин 40,80 г/л; железо – 11,00 мМоль/л. Суточный диурез около 2 100 мл, дизурии нет, периферических отеков нет. Достигнут запланированный клинический результат на стационарном этапе. Пациентка 24.10.2024 г. выписывается из нефрологического отделения в удовлетворительном состоянии на амбулаторный этап с рекомендацией наблюдения нефролога и инфекциониста, витальных показаний к заместительной почечной терапии нет.
Заключение
Таким образом, благодаря слаженной высокопрофессиональной совместной работе инфекционистов, реаниматологов, трансфузиологов, нефрологов и привлечению специалистов другого профиля, удалось добиться благоприятного исхода, и пациентка была выписана в удовлетворительном состоянии. Нужно подчеркнуть, что только командный подход в лечении и обследовании больных с тяжелым течением тропической малярии позволяет добиться положительного результата.
Немаловажным для достижения успеха в лечении таких сложных пациентов является оснащение стационаров современным лабораторным и инструментальным оборудованием, необходимым для оказания специализированной, высококвалифицированной медицинской помощи больным с тяжелым течением тропической малярии, что полностью было представлено в ГБУЗ «Инфекционная клиническая больница №1» ДЗМ и продолжено в ГБУЗ «Городская клиническая больница №52» ДЗМ.
Представленный клинический пример полноценно отражает современные клинико-лабораторные критерии тяжелого, осложненного течения тропической малярии, демонстрирует быстрое развитие серьезных осложнений в результате позднего поступления в стационар и, как следствие, несвоевременного назначения эффективной этиотропной терапии. Данный клинический случай тяжелого, осложненного течения тропической малярии заставляет обратить пристальное внимание на необходимость организации и проведения консультаций перед поездкой в эндемичные регионы мира с рекомендацией соответствующей химиопрофилактики малярии.
На базе ИКБ №1 создан Московский центр хронических инфекционных заболеваний, клещевых инфекций, медицины путешествий и вакцинопрофилактики, где проводятся консультации перед поездкой, диагностика и лечение завозных инфекционных заболеваний. Необходимо создание резерва эффективных противомалярийных препаратов в крупных специализированных медицинских центрах РФ.
По нашему мнению, приведенный клинический пример тяжелого течения тропической малярии представляет практический интерес не только для врачей-инфекционистов, но и для терапевтов, семейных врачей, нефрологов, неврологов, офтальмологов, гематологов, трансфузиологов, гастроэнтерологов (гепатологов), реаниматологов, пульмонологов, врачей лучевой диагностики.
1 World malaria report 2024: addressing inequity in the global malaria response. World Health Organization; 2024. 293 р. Available at: https://www.who.int/.
2 Management of severe malaria: a practical handbook. 3rd ed. World Health Organization; 2012. 83 р. Available at: https://www.who.int/.
3 О состоянии санитарно-эпидемиологического благополучия населения в Российской Федерации в 2023 году: Государственный доклад. М.: Федеральная служба по надзору в сфере защиты прав потребителей и благополучия человека; 2024. 364 с.
4 Management of severe malaria: a practical handbook. 3rd ed. World Health Organization; 2012. 83 р. Available at: https://www.who.int/.
5 Названы самые популярные у россиян экзотические направления для отдыха. NEWS.RU. 2024. Режим доступа: https://news.ru/, свободный. Загл. с экрана.
6 World malaria report 2024: addressing inequity in the global malaria response. World Health Organization; 2024. 293 р. Available at: https://www.who.int/.
Список литературы / References
Развернуть
- Walker IS, Rogerson SJ. Pathogenicity and virulence of malaria: Sticky problems and tricky solutions. Virulence. 2023;14(1):2150456. doi: 10.1080/21505594.2022.2150456.
- Plewes K, Turner GDH, Dondorp AM. Pathophysiology, clinical presentation, and treatment of coma and acute kidney injury complicating falciparum malaria. Curr Opin Infect Dis. 2018;31(1):69–77. doi: 10.1097/QCO.0000000000000419.
- Song X, Wei W, Cheng W, Zhu H, Wang W, Dong H, Li J. Cerebral malaria induced by plasmodium falciparum: clinical features, pathogenesis, diagnosis, and treatment. Front Cell Infect Microbiol. 2022;12:939532. doi: 10.3389/fcimb.2022.939532.
- Wangu Z, Schwartz K, Barnett ED. Protection of Travelers. Chapter 8. In: Long SS, Prober ChG, Fischer M, Kimberlin DW (eds.). Principles and Practice of pediatric infectious disease. Sixth ed. Elsevier, Inc. Philadelphia, PA; 2023, рр. 81–86. doi: 10.1016/B978-0-323-40181-4.00008-6.
- Zvereva NN, Saifullin MA, Sayfullin RF, Erovichenkov AA, Bazarova MV, Pshenichnaya NY. Epidemiological and etiological features of travel-related febrile illnesses in hospitalized Russian children and adults: A single-centre, retrospective analysis in Moscow. Travel Med Infect Dis. 2020;34:101447. doi: 10.1016/j.tmaid.2019.07.003.
- Еровиченков АА, Зверева НН, Сайфуллин МА, Околот НВ. Профилактика завозных инфекционных заболеваний у путешественников. Эпидемиология и вакцинопрофилактика. 2018;17(5):89–95. doi: 10.31631/2073-3046-2018-17-5-89-95. / Erovichenkov AA, Zvereva NN, Sayfullin MA, Okolot NV. Prevention of Imported Infectious Diseases in Travelers. Epidemiologiya i Vaktsinoprofilaktika. 2018;17(5): 89–95. (In Russ.) doi: 10.31631/2073-3046-2018-17-5-89-95.
- Lalloo DG, Magill AJ. 14 – Malaria: Epidemiology and Risk to the Traveler. In: Keystone JS, Kozarsky PhE, Connor BA, Nothdurft HD, Mendelson M, Leder K (eds.). Travel Medicine. Fourth ed. Elsevier; 2019, pр. 137–144. doi: 10.1016/B978-0-323-54696-6.00014-8.
- Chiodini PL, Patel D, Goodyer L, Frise C, Mabayoje D, Aggarwal D. Guidelines for malaria prevention in travellers from the UK 2024. London: UK Health Security Agency; 2024. 183 р. Available at: https://assets.publishing.service.gov.uk/.
- Mace KE, Lucchi NW, Tan KR. Malaria Surveillance – United States, 2018. MMWR Surveill Summ. 2022;71(8):1–35. doi: 10.15585/mmwr.ss7108a1.
- Daily JP, Minuti A, Khan N. Diagnosis, Treatment, and Prevention of Malaria in the US: A Review. JAMA. 2022;328(5):460–471. doi: 10.1001/jama.2022.12366.
- Сергиев ВП, Баранова АМ, Кожевникова ГМ, Токмалаев АК, Чернышев ДВ, Ченцов ВБ, Куасси ДМ. Проблемы клинической диагностики и лечения Р. falciparum-малярии в Российской Федерации. Терапевтический архив. 2018;90(11):4–8. doi: 10.26442/terarkh201890114-8. / Sergiev VP, Baranova AM, Kozhevnikova GM, Tokmalayev AK, Chernyshov DV, Chentsov VB, Kouassi DM. Problems of clinical diagnosis and treatment of P. falciparum malaria in Russian Federation. Terapevticheskii Arkhiv. 2018;90(11):4–8. (In Russ.) doi: 10.26442/terarkh201890114-8.
- Savi MK. An Overview of Malaria Transmission Mechanisms, Control, and Modeling. Med Sci. 2022;11(1):3. doi: 10.3390/medsci11010003.
- Duffy PE, Gorres JP, Healy SA, Fried M. Malaria vaccines: a new era of prevention and control. Nat Rev Microbiol. 2024;22(12):756–772. doi: 10.1038/s41579-024-01065-7.
- Nicholas JW. 49 – Malaria. In: Farrar J, Hotez PJ, Junghanss T, Kang G, Lalloo D, White NJ, Garcia PJ (eds.). Manson’s Tropical Diseases. 24th ed. Elsevier; 2024, рр. 569–617. doi: 10.1016/B978-0-7020-7959-7.00049-X.
- Poespoprodjo JR, Douglas NM, Ansong D, Kho S, Anstey NM. Malaria. Lancet. 2023;402(10419):2328–2345. doi: 10.1016/S0140-6736(23)01249-7.
- Chaudhary A, Kataria P, Surela N, Das J. Pathophysiology of Cerebral Malaria: Implications of MSCs as A Regenerative Medicinal Tool. Bioengineering. 2022;9(6):263. doi: 10.3390/bioengineering9060263.
- Moxon CA, Gibbins MP, McGuinness D, Milner DA Jr, Marti M. New Insights into Malaria Pathogenesis. Annu Rev Pathol. 2020;15:315–343. doi: 10.1146/annurev-pathmechdis-012419-032640.
- Wiser MF. Knobs, Adhesion, and Severe Falciparum Malaria. Trop Med Infect Dis. 2023;8(7):353. doi: 10.3390/tropicalmed8070353.
- Milner DA. Malaria Pathogenesis. Cold Spring Harb Perspect Med. 2018;2;8(1):a025569. doi: 10.1101/cshperspect.a025569.
- Sharma I, Kataria P, Das J. Cerebral malaria pathogenesis: Dissecting the role of CD4+ and CD8+ T-cells as major effectors in disease pathology. Int Rev Immunol. 2024;43(5):309–325. doi: 10.1080/08830185.2024.23365.
- White NJ. Severe malaria. Malar J. 2022;21(1):284. doi: 10.1186/s12936-022-04301-8.
- Krishna P, Chalamalasetty MK. Thrombocytopenia in malaria and its diagnostic significance: A prospective study. J Clin Sci Res. 2023;12(Suppl. 1):S1–S4. doi: 10.4103/jcsr.jcsr_9_23.
- Ashley EA, Phyo AP, Woodrow CJ. Malaria. Lancet. 2018;391(1030):1608–1621. doi: 10.1016/S0140-6736(18)30324-6.
- Sassmannshausen J, Pradel G, Bennink S. Perforin-Like Proteins of Apicomplexan Parasites. Front Cell Infect Microbiol. 2020;10:578883. doi: 10.3389/fcimb.2020.578883.
- Djokic V, Rocha SC, Parveen N. Lessons Learned for Pathogenesis, Immunology, and Disease of Erythrocytic Parasites: Plasmodium and Babesia. Front Cell Infect Microbiol. 2021;11:685239. doi: 10.3389/fcimb.2021.685239.
- Hegde A. Malaria in the Intensive Care Unit. Indian J Crit Care Med. 2021;25(Suppl. 2):S127-S129. doi: 10.5005/jp-journals-10071-23871.
- Fairhursta RM, Wellems TE. Malaria (Plasmodium Species). Chapter 274. In: Bennett JE. Mandell, Douglas, and Bennett’s Principles and Practice of Infectious Diseases. 9th ed. Elsevier Limited; 2020, рp. 3299–3320.
- Akafity G, Kumi N, Ashong J. Diagnosis and management of malaria in the intensive care unit. J Intensive Med. 2023;4(1):3–15. doi: 10.1016/j.jointm.2023.09.002.
- Сергиев ВП, Рабинович СА, Морозов ЕН, Максаковская ЕВ, Лебедева МН, Кукина ИВ и др. Лабораторная диагностика малярии и бабезиозов: методические указания. М.: ФБУЗ «Федеральный центр гигиены и эпидемиологии» Роспотребнадзора; 2015. 43 с. Режим доступа: http://labclub.pro/.
- Cunningham J, Jones S, Gatton ML, Barnwell JW, Cheng Q, Chiodini PL et al. A review of the WHO malaria rapid diagnostic test product testing programme (2008–2018): performance, procurement and policy. Malar J. 2019;18(1):387. doi: 10.1186/s12936-019-3028-z.
- Jejaw Zeleke A, Hailu A, Bayih AG, Kefale M, Amare AT, Tegegne Y, Aemero M. Plasmodium falciparum histidine-rich protein 2 and 3 genes deletion in global settings (2010–2021): a systematic review and meta-analysis. Malar J. 2022;21(1):26. doi: 10.1186/s12936-022-04051-7.
- Trivedi S, Chakravarty A. Neurological Complications of Malaria. Curr Neurol Neurosci Rep. 2022;22(8):499–513. doi: 10.1007/s11910-022-01214-6.
- Beare NA, Lewallen S, Taylor TE, Molyneux ME. Redefining cerebral malaria by including malaria retinopathy. Future Microbiol. 2011;6(3):349–355. doi: 10.2217/fmb.11.3.
- Beare NAV. Cerebral malaria-using the retina to study the brain. Eye. 2023;37(12):2379–2384. doi: 10.1038/s41433-023-02432-z.
- Lee WC, Russell B, Lau YL, Nosten F, Rénia L. Rosetting Responses of Plasmodium-infected Erythrocytes to Antimalarials. Am J Trop Med Hyg. 2022;106(6):1670–1674. doi: 10.4269/ajtmh.21-1229.






