
Журнал "Медицинский совет" №4/2025
DOI: 10.21518/ms2025-153
О.В. Филиппова, ORCID: 0000-0001-9470-6335
Первый Московский государственный медицинский университет имени И.М. Сеченова (Сеченовский Университет); 119991, Россия, Москва, ул. Трубецкая, д. 8, стр. 2
Профилактика и лечение железодефицитных состояний, в том числе железодефицитной анемии (ЖДА), у женщин является актуальной проблемой во всем мире. Дефицит железа влияет не только на соматическое, но и на репродуктивное здоровье женщины, может привести к снижению фертильности. Особое значение имеет профилактика и лечение анемий у беременных женщин, поскольку дефицит железа может негативно сказаться как на состоянии матери, так и на здоровье будущего ребенка. В России анемия определяется у 35,5% беременных женщин. На рынке представлен широкий ассортимент препаратов железа. Профилактика и лечение железодефицитных состояний обычно начинается с перорального приема препаратов железа (двухвалентного или трехвалентного), поскольку это удобный, экономичный и эффективный вариант лечения. Эти препараты не всегда эффективны, всасывание железа может снижаться при заболеваниях кишечника, воспалительных заболеваниях. Кроме того, использование препаратов железа часто ограничивают нежелательные эффекты, прежде всего со стороны желудочно-кишечного тракта (ЖКТ), такие как боль в животе, диспепсия, тошнота, рвота, диарея или запор. Причинами поражения слизистой ЖКТ являются прямое токсическое воздействие ионов железа на энтероциты, усиление выработки активных форм кислорода в кишечнике, нарушение микробиоты кишечника. Препараты железа для внутривенного введения могут вызвать перегрузку железом, гипофосфатемию, имеются потенциальные риски повреждения почек и стимуляции развития атеросклероза. Перспективным направлением лечения ЖДА является использование липосомального железа. Липосомы обеспечивают поступление железа из просвета желудочно-кишечного тракта в М-клетки тонкого кишечника, затем в лимфатическую систему, что позволяет избежать контроля гепсидина за всасыванием. Липосомальное железо значительно менее токсично и хорошо переносится пациентами. Свойства липосом зависят от фосфолипидов, образующих липидный бислой, одним из многообещающих вариантов является использование лецитина подсолнечника.
Для цитирования: Филиппова ОВ. Особенности фармакокинетики и фармакологические преимущества липосомального железа для женского организма. Медицинский совет. 2025;19(4):95–103. https://doi.org/10.21518/ms2025-153.
Конфликт интересов: автор заявляет об отсутствии конфликта интересов.
Specific features of pharmacokinetics and pharmacological advantages of liposomal iron for women’s health
Olga V. Filippova, ORCID: 0000-0001-9470-6335
Sechenov First Moscow State Medical University (Sechenov University); 8, Bldg. 2, Trubetskaya St., Moscow, 119991, Russia
Prevention and management of iron deficiency conditions, including iron deficiency anemia (IDA), in women is an important global health problem. Iron deficiency affects not only the somatic, but also the reproductive health of women, and may lead to decreased fertility. Prevention and management of anemia in pregnant women is essential, as iron deficiency can adversely affect the maternal and fetal well-being. In Russia, anemia is found in 35.5% of pregnant women. The market offers a wide range of iron supplements. Bi- and trivalent oral iron supplementation is often the first-line prevention and management for iron deficiency conditions, as it is an easy, affordable and effective therapy option. These supplements are not always effective; intestinal disorders and inflammatory diseases may reduce iron absorption. In addition, adverse effects, first of all gastrointestinal (GI) ones, such as abdominal pain, dyspepsia, nausea, vomiting, diarrhea or constipation often limit the use of iron supplements. The causes of GI mucosal injury include the direct toxic effect of iron ions on enterocytes, increased production of intestinal reactive oxygen species, and disruption of the gut microbiota. Intravenous iron therapy can cause iron overload, hypophosphatemia, potential risks of kidney injury and stimulation of atherosclerosis. Liposomal iron is a promising strategy for iron deficiency anemia management. Liposomes ensure absorption of iron from the intestinal lumen by the microfold cells (M cells) of the small intestine, and then by the lymphatic system, thus avoiding hepcidin control over absorption. Liposomal iron is significantly less toxic and is well tolerated by patients. Liposome properties are dependent on the phospholipids that form the lipid bilayer; sunflower lecithin is one of the promising alternatives.
For citation: Filippova OV. Specific features of pharmacokinetics and pharmacological advantages of liposomal iron for women’s health. Meditsinskiy Sovet. 2025;19(4):95–103. (In Russ.) https://doi.org/10.21518/ms2025-153.
Conflict of interest: the author declares no conflict of interest.
Введение
Железодефицитные состояния распространены во всем мире и вносят существенный вклад в глобальное бремя болезней, в том числе являясь ведущей причиной прожитых в состоянии нетрудоспособности у женщин лет [1, 2]. Дефицит железа определяется как состояние, при котором отсутствуют мобилизуемые запасы железа и при котором отмечаются признаки нарушения снабжения железом тканей [3]. Железодефицитная анемия (ЖДА) – это приобретенное заболевание, характеризующееся снижением содержания железа в сыворотке крови, костном мозге и тканевых депо, в результате чего нарушается образование гемоглобина и эритроцитов, развивается гипохромная анемия и трофические расстройства в тканях [4]. Документально подтвержденная распространенность дефицита железа у женщин колеблется от 15 до 18% во всем мире. Женский организм может пострадать от недостатка железа во все периоды жизни, но наибольшие риски связаны с репродуктивным возрастом. Считается, что во всем мире анемией страдают 29% небеременных женщин и 38% беременных [1]. В РФ распространенность анемии, по данным различных авторов, в группе гинекологических пациенток около 40% (38% в Москве). Помимо общих причин (недостаток железа в пище, инфекционные заболевания, прием лекарств, кровотечения и донорство крови) дефициту железа и анемии у женщин репродуктивного возраста могут способствовать обильные менструальные кровотечения, аномальные маточные кровотечения, беременность, роды и лактация [1, 4, 5].
Во время беременности ЖДА часто возникает изза увеличения объема материнской крови и потребностей растущего плода в питании. Всемирная организация здравоохранения (ВОЗ) оценивает глобальную распространенность анемии во время беременности в 37% [6]. В России анемия (без уточнения этиологии) определяется у 35,5% беременных женщин [4]. При отсутствии лечения ЖДА связана с повышенной заболеваемостью и смертностью как для матери, так и для плода.
Материнские последствия ЖДА включают дисфункцию щитовидной железы, преждевременные роды (до 37 нед. беременности), отслойку плаценты, преэклампсию, эклампсию, родоразрешение с помощью кесарева сечения, послеродовое кровотечение, необходимость переливания крови, гистерэктомию и послеродовую депрессию. У женщин с дефицитом железа, страдающих анемией в первом триместре, был более высокий риск гестационного диабета. Тяжелая анемия, определяемая как уровень Hb <7,0 г/л во время беременности, связана с почти двукратным повышением риска материнской смерти [1, 7–9]. Послеродовая анемия связана с послеродовой депрессией, переутомлением, нарушением когнитивных функций, трудностями с грудным вскармливанием и нарушением связи матери и ребенка. Кроме того, анемия увеличивает риск инфекционных заболеваний [8].
Дефицит железа у матери также был связан с повышенным риском неблагоприятных исходов у потомства, включая низкий вес при рождении (менее 2500 г), низкие баллы по шкале Апгар и младенческую смертность [9]. У женщин с дефицитом железа в первом триместре, не страдающих анемией, был более высокий риск мертворождения. Фактором риска низкого веса при рождении является анемия в первом, но не во втором или третьем триместре беременности [10, 11].
Потомство матерей с дефицитом железа подвержено повышенному риску дефицита железа в течение первого года жизни: 14% младенцев рождаются с концентрацией ферритина в сыворотке крови <30 мкг/л при рождении. Младенцы, рожденные от матерей с железодефицитной анемией легкой и средней степени тяжести, у которых при рождении обнаруживается достаточное количество железа, подвержены риску развития дефицита железа в течение первого года жизни. Дефицит железа может негативно сказаться на росте и функционировании множества основных систем органов, включая сердце, скелетные мышцы, мозг и желудочно-кишечный тракт. Потомство матерей, имевших ЖДА во время беременности, подвержено повышенному риску нарушения когнитивного развития в раннем детстве и неврологических расстройств [12].
С другой стороны, одним из последствий дефицита железа становится нарушение способности к оплодотворению [13]. В 1991 г. D.H. Rushton et al. описали взаимосвязь между дефицитом железа и бесплодием в качестве побочного результата. С тех пор были получены данные о связи сывороточного ферритина (с-ферритина) со способностью к зачатию. I. Holzer et al. обнаружили, что уровни ферритина <30 мкг/л были связаны с необъяснимым бесплодием [14]. В исследовании M. Georgsen et al. у женщин с рецидивирующими потерями беременности в анамнезе средний уровень с-ферритина был значительно ниже по сравнению с контрольной группой, что предполагает связь между низким уровнем с-ферритина (дефицит железа) и более высокой частотой выкидышей. В то же время связи уровня с-ферритина со способностью к зачатию или сроками беременности установить не удалось [15].
В ретроспективном наблюдательном когортном исследовании была показана связь между дефицитом железа и результатами зачатия и исходами беременности у женщин с бесплодием и дефицитом железа. Восполнение истощенных запасов железа было положительно связано с результатами зачатия (более высокое число беременностей) и исходами беременности (более высокий уровень живорождения и более низкий уровень выкидышей), независимо от используемого метода вспомогательных репродуктивных технологий [13].
С учетом последствий железодефицита контроль и коррекция статуса обмена железа необходима как во время беременности, так и при ее планировании. Исследования, проведенные среди населения Дании, показали, что примерно у 40% менструирующих небеременных женщин уровень с-ферритина составляет менее 30 мкг/л, и, следовательно, уровень железа в крови неблагоприятен в отношении предстоящей беременности [16].
Влияние состояния обмена железа на женский организм не ограничивается репродуктивной сферой. Симптомы железодефицита достаточно многообразны, что объясняется широким спектром метаболических реакций, в которых участвуют железосодержащие и железозависимые ферменты, а также разнообразными последствиями гипоксии тканей. Клиника ЖДА не ограничивается общеизвестными гипоксическим и сидеропеническим синдромами. Среди пациентов с ЖДА (данные 32 390 пациентов с периодом наблюдения 185 070 человеко-лет) был значительно повышен общий риск развития рака (желудочно-кишечного тракта, поджелудочной железы, почек, печени и мочевого пузыря). Исследования, проведенные в Японии, США и Финляндии, выявили связь ЖД с повышенным риском развития рака пищевода, желудка и толстой кишки [16]. Модели на животных подтверждают, что дефицит железа ускоряет раннее развитие опухолей полости рта и печени и увеличивает частоту опухолей толстой кишки и двенадцатиперстной кишки. Учитывая измененный метаболизм железа в раковых клетках, можно сделать вывод, что железо способствует всем аспектам роста опухоли, включая инициацию опухоли, микроокружение и метастазирование [16, 17]. Это может быть вызвано изменением иммунной активности в результате дефицита железа / ЖДА.
Возможности применения препаратов железа для лечения железодефицитных состояний
Первой линией лечения железодефицитных состояний обычно является пероральный прием препаратов железа (двухвалентного или трехвалентного), поскольку это удобный, экономичный и эффективный вариант лечения стабильных пациентов. Прием препаратов железа внутрь рекомендуется использовать с целью возмещения дефицита железа в организме пациентам с ЖДА легкой или средней степени тяжести [4, 18]. Пероральные препараты железа могут быть использованы и при тяжелой симптоматической анемии, поскольку сообщалось о быстром и благоприятном ответе на пероральное введение железа даже при низкой концентрации циркулирующего гемоглобина [19].
На рынке представлено достаточно много препаратов железа для приема внутрь, отличающиеся как дозировками, так и наличием (или отсутствием) дополнительных компонентов, лекарственными формами, в том числе обеспечивающими быстрое или пролонгированное высвобождение. Железо, входящее в состав препарата, может быть двухвалентным (Fe2+) и трехвалентным (Fe3+).
Наиболее часто используемыми препаратами являются препараты двухвалентного железа благодаря их более высокой абсорбции в кишечнике. Это происходит преимущественно в двенадцатиперстной кишке и верхней части тощей кишки, а при ЖДА и в дистальном отделе. Всасывание двухвалентного железа энтероцитами происходит с помощью белка-переносчика DMT1. Попав внутрь энтероцита, железо может накапливаться в виде ферритина или транспортироваться через базолатеральную мембрану ферропортином и поступать в кровоток. В настоящее время общепринято, что всасывание железа контролируется ферропортином, который позволяет или не позволяет железу из клеток слизистой оболочки попадать в плазму. Активность ферропортина регулируется гепсидином. Всасывание двухвалентного железа может снижаться из-за взаимодействия с пищей, в частности при одновременном приеме молочных продуктов, танина, фитиновых кислот.
Всасывание железа из препаратов трехвалентного железа происходит в основном благодаря активному (энергозависимому) транспорту с участием медьзависимых феррооксидаз. Количество белковых переносчиков и степень их насыщения регулируют скорость всасывания, в результате, чем больше дефицит железа, тем лучше происходит его всасывание. Препараты трехвалентного железа требуют более длительного применения, а в случае дефицита меди в организме могут оказаться неэффективными. Комплексы железа (III) стабильны, в физиологических условиях не высвобождают ионы железа и не обладают прооксидантными свойствами, присущими солям железа (II). Этими качествами объясняется меньшая частота побочных эффектов и более высокий уровень комплаенса препаратов на его основе. Как правило, компоненты пищи не снижают биодоступность железа (III) и их можно принимать с пищей [20].
Применение пероральных препаратов железа у ряда пациентов ограничено недостаточной эффективностью и плохой переносимостью. Биодоступность составляет 10–15% для препаратов двухвалентного железа (сульфат, глюконат, фумарат и т.д.), и она еще ниже для солей трехвалентного железа или комплексов трехвалентного железа (аминокислоты, полисахариды, ово-альбумин и т.д.). Фактором, ограничивающим эффективность приема железа внутрь, является повышенная экспрессия гепсидина, в результате чего биодоступность железа снижается на 35–45% на 2-й день после перорального приема препаратов железа. Также всасывание железа нарушается при различных заболеваниях кишечника [4, 21].
Нежелательные эффекты при приеме пероральных препаратов железа наблюдаются прежде всего со стороны желудочно-кишечного тракта (ЖКТ), такие как боль в животе, диспепсия, тошнота, рвота, диарея или запор, являются основной проблемой при приеме внутрь солей железа, поражая до 32% пациентов. Причинами поражения слизистой ЖКТ является прежде всего прямое токсическое воздействие ионов железа на энтероциты. Кроме того, свободное просветное железо, вероятно, приводит к усилению выработки активных форм кислорода в кишечнике, что приводит к окислительному повреждению кишечника. Одним из обсуждаемых нежелательных последствий применения пероральных форм железа является нарушение микробиоты кишечника, поскольку некоторые исследования показали, что обогащение железом может увеличить количество энтеробактерий, в т.ч. условно-патогенные виды E. coli и Salmonella, клостридий, и уменьшить количество лактобактерий и бифидобактерий, приводя к воспалению кишечника [22, 23]. Интересно, что микробиота в свою очередь может влиять на местную и системную регуляцию уровня железа, дополнительно регулируя уровни биодоступного железа [24].
Соединения железа следует принимать отдельно от приема пищи, чтобы обеспечить лучшее всасывание, но побочные эффекты могут быть менее выражены, если принимать железо на полный желудок. Также один из путей повышения переносимости препаратов двухвалентного железа – использование более низких доз с целью достижения равной или даже более высокой эффективности и меньшего количества побочных эффектов как у взрослых, так и у детей. Имеются доказательства, что можно использовать и альтернирующий режим (через день в течение месяца) для повышения эффективности и безопасности лечения [1, 19].
Альтернативой пероральным препаратам железа являются препараты для внутривенного введения. Назначение парентеральных препаратов железа показано пациентам с тяжелой ЖДА (концентрация гемоглобина менее 70 г/л), продолжающейся кровопотерей, а также в случаях неэффективности, плохой переносимости или наличия противопоказаний к применению препаратов железа в лекарственной форме для перорального применения. Внутривенное введение железа показано пациентам, которые не могут принимать препараты железа; в случаях, когда необходимо быстро компенсировать дефицит железа, в том числе при отказе от переливания компонентов крови. При определенных состояниях, таких как терминальная стадия заболевания почек, хроническая сердечная недостаточность и воспалительные заболевания кишечника, внутривенное введение железа стало методом лечения первой линии. Важным преимуществом внутривенного введения железа по сравнению с пероральным введением железа является то, что оно может обходить действие гепсидина путем прямой загрузки трансферрина и обеспечения доступности железа для макрофагов [6].
Внутривенное введение железа беременным рекомендуется при следующих сценариях: отсутствие эффекта или недостаточный эффект при приеме пероральных препаратов железа, тяжелая анемия, необходимость быстрого лечения анемии в третьем триместре беременности, женщинам с высоким риском массивных кровотечений (например, при врастании плаценты) и женщинам, которые отказываются от переливания донорских компонентов крови. Проведенный метаанализ, сравнивающий эффективность применения перорального препарата железа с внутривенным введением железа, показал, что использование внутривенного препарата железа способствовало снижению частоты осложнений у матерей на 21%, эффективному увеличению концентрации гемоглобина по сравнению с пероральными препаратами железа, но не влияло на частоту неонатальных осложнений. Несмотря на его преимущества по сравнению с пероральным введением железа, в настоящее время внутривенное введение железа рекомендуется назначать только со второго триместра беременности, т. к. отсутствуют данные о безопасности применения в течение первого триместра [6, 25].
В настоящее время в мире доступно несколько форм внутривенного введения железа, каждый препарат обладает своей уникальной фармакокинетикой и профилем безопасности, что делает их подходящими для различных клинических сценариев [26, 27].
Возможные побочные эффекты внутривенных препаратов железа включают анафилактические реакции (менее 1% пациентов), развитие перегрузки железом (при длительном и бесконтрольном применении парентеральных препаратов), а также токсические реакции, связанные с активацией ионами железа свободнорадикальных реакций биологического окисления (перекисное окисление липидов) [26, 27]. Некоторые препараты железа для внутривенного введения могут вызывать синдром потери фосфатов в почках. Этот синдром чаще связан с препаратами, содержащими карбоксимальтозу, вероятно, изза специфических химических характеристик углеводной части. Факторы риска включают повторные инфузии, тяжесть дефицита железа, сопутствующий дефицит витамина D, гиперпаратиреоз, а также нарушения выделительной функции [28]. При долгосрочном внутривенном введении железа имеются риски потенциального повреждения почек, снижения устойчивости к инфекциям, развития атеросклероза и других побочных реакций [26].
Липосомы как средство доставки железа
Последние годы все более популярным становится липосомальное железо – форма, в которой молекулы соединений железа заключаются в микроскопические сферы, липосомы.
Термин «липосомы» в переводе с греческого означает «жировое тело». Липосомы были впервые открыты в 1960-х гг. A.D. Bangham. Первым клинически одобренным липосомным препаратом в США было противоопухолевое средство Доксил®, вышедшее на рынок в 1995 г. В настоящее время липосомы используются в качестве средства доставки для различных молекул, в том числе низкомолекулярных лекарств, белков, нуклеиновых кислот и средств визуализации, препаратов для лечения рака, обезболивания, вакцин и т.д. [29–31].
Как средства доставки липосомы обладают многими преимуществами. Они способны доставлять как гидрофильные, так и липофильные лекарственные средства, обеспечить целевую доставку, а также контролируемое высвобождение и распределение вещества. При этом липосомы обладают тканевой совместимостью, низкой иммуногенностью, снижают токсичность и улучшают стабильность лекарственного средства [31, 32]. Липосомы образуют вокруг своего содержимого барьер, устойчивый к ферментам во рту и желудке, щелочным растворам, пищеварительным сокам, желчи и кишечной флоре, а также к кислороду и свободным радикалам. Таким образом, содержимое липосом защищено от окисления и деградации. Этот защитный фосфолипидный щит или барьер остается неповрежденным до тех пор, пока содержимое липосомы не будет доставлено точно в целевую железу, орган или систему, где это содержимое будет использовано [31]. К недостаткам липосом относятся низкая растворимость, возможная нестабильность фосфолипидов (иногда они вступают в химические реакции), утечка инкапсулированного вещества. Также некоторые исследователи отмечают такой недостаток, как относительно высокая стоимость [31].
Разработаны различные пути введения липосомных препаратов, такие как парентеральный, легочный, пероральный, трансдермальный, офтальмологический и назальный пути. Также имеется возможность создавать липосомы, чувствительные к рН среды и температуре, что может делать доставку лекарств более адресной. Липосомы отличаются по своей структуре (однослойные, многослойные), размеру, а также по химическому составу [33, 34]. Размер является важным фактором, который контролирует период полураспада липосом, циркулирующих в крови. Как размер, так и количество бислоев влияют на количество инкапсулированного лекарственного средства. Когда липосомы используются для доставки лекарств, желаемые везикулы обычно имеют длину от 50 до 150 нм. Большие однослойные везикулы характеризуются высокой эффективностью инкапсуляции и стабильностью [35]. Форма и размер образующихся в воде липосом зависят от множества факторов (кислотности среды, присутствия солей и т. д.). На размер частиц и эффективность инкапсуляции влияют профиль фосфолипидов и присутствие модификаторов поверхности (например, стеролов). Липидный состав также сильно влияет на такие характеристики липосом, как жесткость, текучесть, стабильность и электрический заряд [33–38].
Основным компонентом липосом, формирующим их оболочку, являются фосфолипиды, амфифильные соединения, имеющие гидрофобный хвост и гидрофильную головку. Фосфолипиды обладают способностью самопроизвольно образовывать в воде бислойные мембраны. Внутри липосомы находится так называемое гидрофильное ядро – полость, заполненная водой [31, 36]. Липофильные вещества вводят в липидный бислой, а гидрофильные – в гидрофильное ядро (рисунок).
Рисунок. Схема строения липосомы (адаптировано из [31])
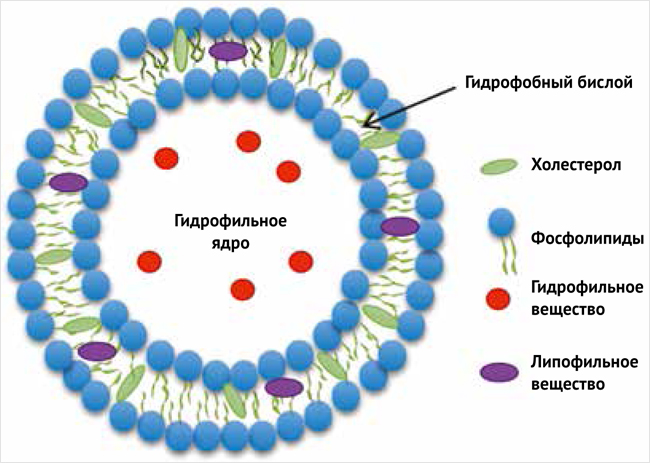
В качестве фосфолипидов могут быть использованы как индивидуальные фосфолипиды, так и их смеси, полученные синтетически, полусинтетически, из растительного, животного или биотехнологического сырья. Лецитины представляют собой комплексную смесь фосфолипидов и сопутствующих им веществ: триацилглицеринов, углеводов, жирных кислот и др. Лецитин может быть получен из растительных (например, из соевых бобов, семян подсолнечника и рапса) или животных (например, из яичного желтка, сырной сыворотки, рыбы) источников. Каждый растительный источник характеризуется определенным профилем фосфолипидов, на который влияют разнообразие растительного источника, географический регион и, следовательно, погодные условия и условия хранения [36–38]. Наиболее распространенным сырьем для липосом является соевый лецитин. Многообещающей альтернативой соевому лецитину является лецитин подсолнечника. Подсолнечниковый лецитин содержит в 1,5 раза больше фосфатидилхолинов (36%), чем лецитин соевый (24%), и имеет несколько иной профиль фосфолипидов: соотношение фосфатидилхолинов и фосфатидилэтаноламинов в составе (у соевого лецитина это соотношение равно 1,4 : 1,0, а у подсолнечного – 2,1 : 1,0), также в жирнокислотном составе преобладает олеиновая кислота. Благодаря этому фракционированный подсолнечниковый лецитин имеет более высокую эмульгирующую способность по сравнению с соевым. Подсолнечниковый лецитин содержит большее количество фитостеринов по сравнению с соевым. В результате липосомы из подсолнечникого лецитина более стабильны. Кроме того, подсолнечниковый лецитин не содержит ГМО, что не создает дополнительных рисков для здоровья [31, 36].
При разработке липосомальных форм железа одна из проблем заключается в том, что ионы железа способны активировать образование свободных радикалов и стимулировать перекисное окисление липидов липосомальной оболочки. Из-за ненасыщенных жирных кислот, присутствующих в их молекулярной структуре, фосфолипиды склонны к окислению, которое может физически изменять мембрану липосом. Однако фосфолипиды также могут действовать как антиоксиданты путем хелатирования прооксидантных металлов, образования продуктов антиоксидантной реакции Майяра, изменения местоположения первичных антиоксидантов, регенерации первичных антиоксидантов или их комбинаций. Липосомы, обогащенные железом, оказывают антиоксидантное действие при высоком соотношении фосфолипидов к железу, но действуют как прооксиданты, когда это соотношение слишком низкое, скорее всего, в результате окисления самих фосфолипидов. Известен прооксидантный эффект двухвалентного железа, который более заметен при более низком рН. Трехвалентное железо, введенное в липосомы, не влияло на перекисное окисление в фосфолипидах [39]. Концентрация железа влияла на их окислительную стабильность: при 0,2 и 1 мМ сульфата железа липосомы были стабильными, тогда как при более высоких концентрациях (10 и 48 мМ) окисление фосфолипидов было значительно выше [40].
Липосомальное железо из просвета желудочно-кишечного тракта поступает в М-клетки тонкого кишечника, затем поступает в лимфатическую систему. С током лимфы липосомы попадают в печень, там железо высвобождается и, имея высокую тропность к трансферрину, связывается с ним и сразу включается в активный метаболизм [41–43]. Этот механизм обеспечивает большую абсорбцию по сравнению с солями железа и позволяет избежать химического взаимодействия со стенками ЖКТ, тем самым ограничивая побочные эффекты.
Липосомальное железо (в отличие от двухи трехвалентного железа в традиционных препаратах) не взаимодействует с мембраной энтероцитов и ферментами переноса в ней (в т.ч. с ферропортином), и его всасывание не зависит от содержания гепсидина. Всасывание липосомального железа осуществляется на всем протяжении тонкой кишки, что обеспечивает почти 100% биодоступность. Это позволяет уменьшить разовую дозу до 30 мг и при этом обеспечить поступление в организм большего количества железа по сравнению со стандартными препаратами железа. Применение липосомального железа позволяет избежать типичных побочных эффектов традиционных препаратов солей двухвалентного железа и комплексов трехвалентного железа. Препараты липосомального железа, как правило, хорошо переносятся, отсутствует неблагоприятное воздействие на жизнеспособность слизистой оболочки кишечника и целостность барьера [44].
Клинический опыт применения липосомального железа
Высокая эффективность липосомального железа установлена у пациентов с ЖДА, связанной с хронической и острой кровопотерей, дефицитом железа в питании, а также анемией хронических заболеваний, при которой лечение стандартными препаратами железа малоэффективно ввиду гиперпродукции гепсидина. В ряде исследований показана высокая эффективность липосомального железа у пациентов с болезнью Крона, пациентов после резекции желудка или кишечника. Получены хорошие результаты при лечении и профилактики ЖДА беременных. При лечении железодефицита у онкологических больных и пациентов с хронической болезнью почек липосомальное железо не уступало по эффективности препаратам внутривенного железа, при этом лучше переносилось, было безопасным и более экономичным. Липосомальное железо эффективно при лечении анемии любой степени тяжести и может применяться для лечения легкой и умеренной анемии, которая наиболее часто отмечается у амбулаторных пациентов. Препарат назначают 1 раз в день, что повышает приверженность лечению. Нежелательные эффекты (аллергические реакции, диспепсические явления) наблюдались редко или отсутствовали [42, 45, 46].
Влияние липосомального пирофосфата железа / аскорбиновой кислоты на клинические и психологические исходы у беременных женщин было изучено в исследовании S.G. Vitale et al. Препарат назначался женщинам на 11–13-й нед. беременности с ЖДА. После применения препарата у пациенток наблюдалось значительное положительное влияние на концентрацию гемоглобина, уровни ферритина, сидеремии и трансферрина по сравнению с исходными данными. Также наблюдалось значительное снижение уровней тревоги и депрессии, улучшение качества жизни. Вместе с тем авторы отметили необходимость дальнейшего исследования препаратов липосомального железа [47].
К сожалению, данные о применении препаратов липосомального железа в акушерской и гинекологической практике ограничены. В то же время накоплен большой опыт применения липосомального железа у детей.
В Индии провели рандомизированное контролируемое исследование для сравнения эффективности, комплаентности и побочных эффектов перорального липосомального пирофосфата железа (LFP) и сульфата железа (FS) в качестве периодической профилактики у детей в возрасте 6–59 мес. Сорок детей в каждой группе получали по 20 мг элементарного железа 2 раза в нед. в течение 3 мес. В группе LFP наблюдалось значительное улучшение концентрации гемоглобина, среднего уровня сывороточного железа, общего анализа крови. При последующем наблюдении в группе LFP наблюдалось большее повышение концентрации гемоглобина и среднего уровня сывороточного железа. В группе LFP наблюдалось меньше побочных эффектов и лучшая комплаентность (77% по сравнению с 68,9% введенных доз) [48].
В Турции в ретроспективное исследование был включен 371 ребенок в возрасте от 6 до 12 мес., которым была начата профилактика железом в 4-месячном возрасте. Включенные в исследование дети постоянно получали специальные препараты железа (сульфат железа – 60, гидроксид железа-полимальтозный комплекс – 137 и липосомальный пирофосфат железа – 174 пациента). В течение 6–12 мес. у детей оценивали общий анализ крови и уровень ферритина в сыворотке крови. Средние концентрации гемоглобина (г/дЛ) были выше в группе двухвалентного железа [12,4 (0,8)] по сравнению с группой трехвалентного железа [11,9 (1,1)] и липосомального железа [12,0 (1,1)]; p = 0,008. Средний уровень сывороточного ферритина (мкг/л) был выше в группе, получавшей железо [30,1 (10,8)], по сравнению с младенцами, получавшими железо трехвалентное [17,6 (14,50)] и липосомальное железо [15,4 (12,1)] (p < 0,001). В данном исследовании двухвалентное железо продемонстрировало более высокую эффективность по сравнению с трехвалентным и липосомальным железом [49].
G. Russo et al. провели проспективное наблюдение за пероральной терапией железом у 107 детей с ЖДА в возрасте от 3 мес. до 12 лет, проходивших лечение в 15 центрах Итальянской ассоциации детской онкологии. В этом многоцентровом исследовании 13 пациентов с ЖДА легкой степени тяжести получали липосомальное введение железа. Ни один из них не сообщил о побочных эффектах со стороны ЖКТ, таких как тошнота, рвота, боли в животе или запор. Однако липосомальное введение железа было менее эффективным в коррекции ЖДА через 2 и 8 нед. по сравнению с другими препаратами железа, такими как глюконат железа, сульфат железа, соли трехвалентного железа и бисглицинат железа [50].
Одним из видов липосомального железа является сахаросомиальное железо, в котором пирофосфат железа защищен фосфолипидным бислоем, в основном из подсолнечникого лецитина, а также матриксом. Cравнение полимальтозного комплекса железа с липосомальным железом (сахаросомиальным железом ) проводили с участием 47 детей (в возрасте от 6 мес. до 15 лет). Оба препарата эффективно повышали уровень ферритина в сыворотке крови и концентрацию гемоглобина через 30 и 90 дней. Между 2 группами не наблюдалось различий во времени в отношении сывороточного ферритина и гемоглобина. О побочных эффектах со стороны ЖКТ, таких как боль в животе, диарея и запор, сообщили 5 пациентов, 4 в группе с полимальтозным комплексом железа (17,4%) и 1 (4,2%) в группе липосомального (p = 0,19). Эта разница не была статистически значимой, но в более крупных исследованиях это может быть не так. Сравнение параметров влияния разных форм железа на организм представлены в таблице.
Таблица. Сравнительная характеристика препаратов железа
| Характеристика | Вид железа | |||
|---|---|---|---|---|
| Двухвалентное | Трехвалентное | Липосомальное | Внутривенное | |
| Начало действия | Быстрое | Медленное | Быстрое | Быстрое |
| Биодоступность | Средняя | Низкая | Высокая | Высокая |
| Желудочно-кишечные расстройства | Часто | Редко | Очень редко | Очень редко |
| Риск влияния на микробиоту кишечника | Высокий | Умеренный | Низкий | Отсутствует |
| Риск взаимодействия с пищей и другими ЛС | Высокий | Низкий | Низкий | Отсутствует |
| Риск передозировки | Высокий | Низкий | Низкий | Высокий |
Заключение
Имеются убедительные клинические данные, свидетельствующие о том, что рутинный пероральный прием добавок железа может улучшить качество жизни пациентов во всем мире. Несмотря на широкий ассортимент пероральных препаратов железа, оптимальный выбор препаратов железа, режимов дозирования остается сложным. Перспективным направлением фармакотерапии является использование липосомального железа, обладающего оптимальным профилем эффективности / безопасности.
На российском рынке представлено липосомальное железо компании СУПРИМ ФАРМАТЕК. СУПРИМ ФАРМАТЕК применяет запатентованную липосомальную нанотехнологию. Сухие стабилизированные липосомы помогают защитить активное вещество от разрушения в ЖКТ, не оказывают токсического действия на печень и обладают повышенной биодоступностью.
Липосомальное железо значительно лучше переносится, чем классические препараты железа, что будет способствовать лучшему комплаенсу.
Список литературы / References
Развернуть
- Benson CS, Shah A, Stanworth SJ, Frise CJ, Spiby H, Lax SJ et al. The effect of iron deficiency and anaemia on women’s health. Anaesthesia. 2021;76(S4):84–95. doi: 10.1111/anae.15405.
- Camaschella C. Iron deficiency. Blood. 2019;133(1):30–39. doi: 10.1182/blood-2018-05-815944.
- Abbaspour N, Hurrell R, Kelishadi R. Review on iron and its importance for human health. J Res Med Sci. 2014;19(2):164–174. Available at: https://pmc.ncbi.nlm.nih.gov/.
- Паровичникова ЕН, Лукина ЕА, Пономарев РВ, Латышев ВД, Цветаева НВ, Двирнык ВН и др. Железодефицитная анемия: клинические рекомендации. Москва, 2024. 56 с. Режим доступа: http://disuria.ru/.
- Iron deficiency anaemia – an ongoing challenge. Lancet Haematol. 2022;9(11):e797. doi: 10.1016/s2352-3026(22)00325-8.
- Patel PB, Patel N, Hedges MA, Benson AE, Tomer A, Lo JO, Shatzel JJ. Hematologic Complications of Pregnancy. Eur J Haematol. 2025;114(4):596–614. doi: 10.1111/ejh.14372.
- Karami M, Chaleshgar M, Salari N, Akbari H, Mohammadi M. Global Prevalence of Anemia in Pregnant Women: A Comprehensive Systematic Review and Meta-Analysis. Matern Child Health J. 2022;26(7):1473–1487. doi: 10.1007/s10995-022-03450-1.
- Lower CA, Gleason EG, Toda A, Srinivas SK, Levine LD, Power ME, Hamm RF. Implementation of a Standardized Protocol for Postpartum Anemia: A Prospective Cohort Study. Am J Perinatol. 2025;42(5):660–665. doi: 10.1055/a-2414-1262.
- Hamm RF, Wang EY, Levine LD, Speranza RJ, Srinivas SK. Implementation of a protocol for management of antepartum iron deficiency anemia: a prospective cohort study. Am J Obstet Gynecol MFM. 2022;4(2):100533. doi: 10.1016/j.ajogmf.2021.100533.
- Hämäläinen H, Hakkarainen K, Heinon S. Anaemia in the first but not in the second or third trimester is a risk factor for low birth weight. Clin Nutr. 2003;22(3):271–275 doi: 10.1016/s0261-5614(02)00209-1.
- Hansen R, Spangmose AL, Sommer VM, Holm C, Jørgensen FS, Krebs L, Pinborg A. Maternal first trimester iron status and its association with obstetric and perinatal outcomes. Arch Gynecol Obstet. 2022;306(4):1359–1371. doi: 10.1007/s00404-022-06401-x.
- Benson AE, Shatzel JJ, Ryan KS, Hedges MA, Martens K, Aslan JE, Lo JO. The incidence, complications, and treatment of iron deficiency in pregnancy. Eur J Haematol. 2022;109(6):633–642. doi: 10.1111/ejh.13870.
- Tulenheimo-Silfvast A, Ruokolainen-Pursiainen L, Simberg N. Association between iron deficiency and fertility. Acta Obstet Gynecol Scand. 2025;104(4):738–745. doi: 10.1111/aogs.15046.
- Holzer I, Ott J, Beitl K, Mayrhofer D, Heinzl F, Ebenbauer J, Parry JP. Iron status in women with infertility and controls: a case‐control study. Front Endocrinol. 2023;14:1173100. doi: 10.3389/fendo.2023.1173100.
- Milman N. Serum ferritin in Danes: studies of iron status from infancy to old age, during blood donation and pregnancy. Int J Hematol. 1996;63(2):103–135. doi: 10.1016/0925-5710(95)00426-2.
- Hung N, Shen CC, Hu YW, Hu LY, Yeh CM, Teng CJ et al. Risk of cancer in patients with iron deficiency anemia: a nationwide population-based study. PLoS ONE. 2015;10(3):e0119647. doi: 10.1371/journal.pone.0119647.
- Torti SV, Torti FM. Iron and cancer: more ore to be mined. Nat Rev Cancer. 2013;13(5):342–355. doi: 10.1038/nrc3495.
- Liberal Â, Pinela J, Vívar-Quintana AM, Ferreira ICFR, Barros L. Fighting Iron-Deficiency Anemia: Innovations in Food Fortificants and Biofortification Strategies. Foods. 2020;9(12):1871. doi: 10.3390/foods9121871.
- Moscheo C, Licciardello M, Samperi P, La Spina M, Di Cataldo A, Russo G. New Insights into Iron Deficiency Anemia in Children: A Practical Review. Metabolites. 2022;12(4):289. doi: 10.3390/metabo12040289.
- Кирилюк АА. Железосодержащие лекарственные средства: от клинической фармакологии до фармацевтической помощи (сообщение 1). Вестник фармации. 2020;(3):81–97. Режим доступа: https://vestnik-pharm.vsmu.by/. / Kirilyuk AA. Iron-containing medicines: from clinical pharmacology topharmaceutical assistance (report 1). Vestnik Farmatsii. 2020;(3):81–97. (In Russ.) Available at: https://vestnik-pharm.vsmu.by/.
- Lo JO, Benson AE, Martens KL, Hedges MA, McMurry HS, DeLoughery T, Aslan JE, Shatzel JJ. The role of oral iron in the treatment of adults with iron deficiency. Eur J Haematol. 2023;110(2):123–130. doi: 10.1111/ejh.13892.
- Jaeggi T, Kortman GA, Moretti D, Chassard C, Holding P, Dostal A et al. Iron fortification adversely affects the gut microbiome, increases pathogen abundance and induces intestinal inflammation in Kenyan infants. Gut. 2015;64(5):731–742. doi: 10.1136/gutjnl-2014-307720.
- Zimmermann MB, Chassard C, Rohner F, N’goran EK, Nindjin C, Dostal A et al. The effects of iron fortification on the gut microbiota in African children: a randomized controlled trial in Cote d’Ivoire. Am J Clin Nutr. 2010;92(6):1406–1415. doi: 10.3945/ajcn.110.004564.
- Huynh U, Zastrow ML. Metallobiology of Lactobacillaceae in the gut microbiome. J Inorg Biochem. 2023;238:112023. doi: 10.1016/j.jinorgbio.2022.112023.
- Butwick AJ, McDonnell N. Antepartum and postpartum anemia: a narrative review. Int J Obstet Anesth. 2021;47:102985. doi: 10.1016/j.ijoa.2021.102985.
- Bengelloun Zahr S, Allata Y, El Mansoury M, Chouhani BA, Kabbali N, El Bardai G, Sqalli Houssaini T. Oral Liposomal Iron Versus Injectable Iron Sucrose for Anemia Treatment in Non-dialysis Chronic Kidney Disease Patients: A Non-inferiority Study. Cureus. 2024;16(9):e70114. doi: 10.7759/cureus.70114.
- Arastu AH, Elstrott BK, Martens KL, Cohen JL, Oakes MH, Rub ZT et al. Analysis of Adverse Events and Intravenous Iron Infusion Formulations in Adults With and Without Prior Infusion Reactions. JAMA Netw Open. 2022;5(3):e224488. doi: 10.1001/jamanetworkopen.2022.4488.
- Strubbe M, David K, Peene B, Eeckhout B, Van der Schueren B, Decallonne B et al. No longer to be ignored: Hypophosphatemia following intravenous iron administration. Rev Endocr Metab Disord. 2025;26(1):125–135. doi: 10.1007/s11154-024-09926-5.
- Liu P, Chen G, Zhang J. A Review of Liposomes as a Drug Delivery System: Current Status of Approved Products, Regulatory Environments, and Future Perspectives. Molecules. 2022;27(4):1372. doi: 10.3390/molecules27041372.
- Li J, Wang X, Zhang T, Wang C, Huang Z, Luo X, Deng Y. A review on phospholipids and their main applications in drug delivery systems. Asian J Pharmaceutical Sci. 2015;10(2):81–98. doi: 10.1016/j.ajps.2014.09.004.
- Nsairat H, Khater D, Sayed U, Odeh F, Al Bawab A, Alshaer W. Liposomes: structure, composition, types, and clinical applications. Heliyon. 2022;8(5):e09394. doi: 10.1016/j.heliyon.2022.e09394.
- Sercombe L, Veerati T, Moheimani F, Wu SY, Sood AK, Hua S. Advances and challenges of liposome assisted drug delivery. Front Pharmacol. 2015;6:286. doi: 10.3389/fphar.2015.00286.
- Забодалова ЛА, Чернявский ВА, Ищенко ТН, Скворцова НН. Получение липосом из соевого лецитина. Научный журнал НИУ ИТМО. Серия «Процессы и аппараты пищевых производств». 2011;(2):75–81.. Режим доступа: https://processes.ihbt.ifmo.ru/. / Zabodalova LA, Chernjavskij VA, Ishchenko TN, Skvortcova NN. Production of liposomes from soybean lecithin. ITMO University’s Scientific Journal Processes and Food Production Equipment. 2011;(2):75–81. (In Russ.) Available at: https://processes.ihbt.ifmo.ru/.
- Jesorka A, Orwar O. Liposomes: technologies and analytical applications. Annu Rev Anal Chem. 2008;801–832. doi: 10.1146/annurev.anchem.1.031207.112747.
- Desai KGH, Park J. Recent developments in microencapsulation of food ingredients. Drying Tech. 2005;23(7):1361–1394. Available at: https://www.tandfonline.com/.
- Лисовая ЕВ, Лисовой ВВ, Викторова ЕП, Марченко ЛА. Применение липосомальных систем, полученных из растительных лецитинов, в пищевых технологиях. Новые технологии. 2019;(3):51–60. doi: 10.24411/2072-0920-2019-10305. / Lisovaya EV, Lisovoy VV, Viktorova EP, Marchenko LA. Application of liposomal systems derived from vegetabke lecithins in food technologies. New Technologies. 2019;(3):51–60. (In Russ.) doi: 10.24411/2072-0920-2019-10305.
- Жаркова ИМ, Рудаков ОБ, Полянский КК, Росляков ЮФ. Лецитины в технологиях продуктов питания. Воронеж: ВГУИТ; 2015. 256 с. Режим доступа: https://www.elibrary.ru/.
- Guiotto EN, Tomás MC, Diehl BWK. 3 – Sunflower Lecithin. In: Ahmad MU, Xu X (Eds). Polar Lipids. Elsevier Inc.; 2015, pp. 57–75. doi: 10.1016/B978-1-63067-044-3.50007-8.
- Singh RK, Barrand MA. Lipid peroxidation effects of a novel iron compound, ferric maltol. A comparison with ferrous sulphate. J Pharm Pharmacol. 1990;42(4):276–279. doi: 10.1111/j.2042-7158.1990.tb05407.x.
- Cengiz A, Schroën K, Berton-Carabin C. Towards Oxidatively Stable Emulsions Containing Iron-Loaded Liposomes: The Key Role of Phospholipid-to-Iron Ratio. Foods. 2021;10(6):1293. doi: 10.3390/foods10061293.
- Moscheo C, Licciardello M, Samperi P, La Spina M, Di Cataldo A, Russo G. New Insights into Iron Deficiency Anemia in Children: A Practical Review. Metabolites. 2022;12(4):289. doi: 10.3390/metabo12040289.
- Жуковская ЕВ, Анисимов ВН, Сидоренко ЛВ. Эффективность и безопасность липосомальной формы железа при лечении железодефицитной анемии у детей раннего возраста. Педиатрический вестник Южного Урала. 2017;(2):48–55. Режим доступа: https://elibrary.ru/. / Zhukovskaya EV, Anisimov VN, Sidorenko LV. Efficacy and safety of liposomal form of iron in the treatment of iron deficiency anemia in young children. Pediatric Bulletin of the South Ural. 2017;(2):48–55. (In Russ.) Available at: https://elibrary.ru/.
- Akbarzadeh A, Rezaei-Sadabady R, Davaran S, Joo WS, Zarghami N, Hanifehpour Y et al. Liposome: classification, preparation, and applications. Nanoscale Res Lett. 2013;8(1):102. doi: 10.1186/1556-276X-8-102.
- Pastore P, Roverso M, Tedesco E, Micheletto M, Mantovan E, Zanella M, Benetti F. Comparative Evaluation of Intestinal Absorption and Functional Value of Iron Dietary Supplements and Drug with Different Delivery Systems. Molecules. 2020;25(24):5989. doi: 10.3390/molecules25245989.
- Pisani A, Riccio E, Sabbatini M, Andreucci M, Del Rio A, Visciano B. Effect of oral liposomal iron versus intravenous iron for treatment of iron deficiency anemia in CKD patients: a randomized trial. Nephrol Dial Transplant. 2015;30(4):645–652. doi: 10.1093/ndt/gfu357.
- Cesarano D, Borrelli S, Campilongo G, D’Ambra A, Papadia F, Garofalo C, et al. Efficacy and Safety of Oral Supplementation with Liposomal Iron in Non-Dialysis Chronic Kidney Disease Patients with Iron Deficiency. Nutrients. 2024;16(9):1255. doi: 10.3390/nu16091255.
- Vitale SG, Fiore M, La Rosa VL, Rapisarda AMC, Mazza G, Paratore M et al. Liposomal ferric pyrophosphate and ascorbic acid supplementation in pregnant women with iron deficiency anaemia: haematochemical, obstetric, neonatal and psychological outcomes in a prospective observational study. Int J Food Sci Nutr. 2022;73(2):221–229. doi: 10.1080/09637486.2021.1950129.
- Sharma A, Bellad RM, Charantimath US. Effectiveness and Safety of Liposomal Ferric Pyrophosphate vs. Ferrous Sulfate for Intermittent Iron Prophylaxis in Children Aged 6-59 months: A Randomized Controlled Trial. Indian J Pediatr. 2025;92(4):423. doi: 10.1007/s12098-025-05436-7.
- Kiliç BO, Konuksever D, Özbek NY. Comparative Efficacy of Ferrous, Ferric and Liposomal Iron Preparations for Prophylaxis in Infants. Indian Pediatr. 2024;61(7):621–626. Available at: https://pubmed.ncbi.nlm.nih.gov/.
- Russo G, Guardabasso V, Romano F, Corti P, Samperi P, Condorelli A et al. Monitoring oral iron therapy in children with iron deficiency anemia: an observational, prospective, multicenter study of AIEOP patients (Associazione Italiana Emato-Oncologia Pediatrica). Ann Hematol. 2020;99(3):413–420. doi: 10.1007/s00277-020-03906-w.






