Содержание
- Патогенез аллергического конъюнктивита
- Разновидности аллергического конъюнктивита
- Распространенность аллергического конъюнктивита
- Клинические проявления аллергического конъюнктивита
- Диагностика аллергического конъюнктивита
- Лечение аллергического конъюнктивита
- Список литературы
Наиболее распространенные формы аллергических конъюнктивитов являются острый аллергический конъюнктивит, который развивается при эпизодическом воздействии аллергена, а также сезонный и круглогодичный аллергический конъюнктивит. Это относительно доброкачественные глазные заболевания, которые хотя и причиняют неудобства пациенту и ложатся бременем на систему здравоохранения, обычно не угрожают зрению и поддаются терапии.
Патогенез аллергического конъюнктивита
Анализ соскобов конъюнктивы выявляет две фазы аллергической реакции, сходные с ранней и поздней фазами кожной, назальной и легочной реакции на аллерген.
- Непосредственный ответ на аллергены опосредуется преимущественно тучными клетками, которые присутствуют в высоких концентрациях в эпителии конъюнктивы и увеличиваются в дальнейшем у пациентов с аллергическим конъюнктивитом. Тучные клетки активируются, когда аллергены связывают аллерген-специфический IgE на поверхности клетки, а химические медиаторы высвобождаются в результате экзоцитоза. Гистамин - главный медиатор раннего ответа. Это вызывает расширение сосудов, проницаемость сосудов и зуд. И рецепторы H1, и рецепторы H2 играют роль в глазной аллергии. Повышенный уровень гистамина в слезах был измерен у пациентов с сезонным аллергическим конъюнктивитом.
- Поздняя фаза аллергической реакции начинается с притока других воспалительных клеток, которые привлекаются цитокинами и хемокинами, выделяемыми тучными клетками в немедленной фазе. Эозинофилы, базофилы и нейтрофилы появляются через 6–10 часов после заражения аллергеном, за ними следуют лимфоциты и моноциты. Эозинофилы продуцируют и выделяют лейкотриен C4, эозинофильную пероксидазу, эозинофильный катионный белок и гистамин в слезную жидкость. Активность этих клеток поддерживает воспаление.
Эозинофилы могут быть обнаружены в соскобах конъюнктивы у 80% пациентов с острым аллергическим конъюнктивитом. Повышенный уровень IgE в слезной пленке характерен для аллергического конъюнктивита. У таких пациентов также может быть повышен общий сывороточный IgE. Уровни гистамина и триптазы можно измерить в слезах после внедрения аллергена в конъюнктиву.
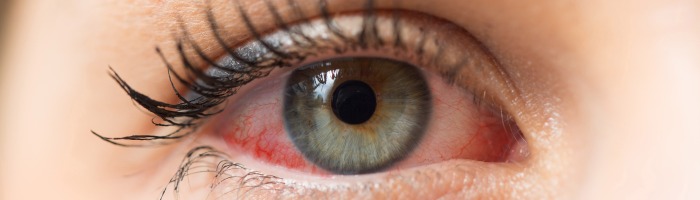
Разновидности аллергического конъюнктивита

Фото: Paya Mona/FOTODOM/Shutterstoсk
Аллергический конъюнктивит можно подразделить на три конкретных состояния:
- Острый аллергический конъюнктивит
- Сезонный аллергический конъюнктивит (САК)
- Персистирующий аллергический конъюнктивит (ПАК)
Острый аллергический конъюнктивит является внезапным началом реакции гиперчувствительности, что обусловлено воздействием окружающей среды, как правило, с известным аллергеном, такие как перхоть кошки. Симптомы могут развиваться быстро (например, всего за 30 минут). После прекращения воздействия аллергена симптомы обычно проходят в течение 24 часов. Таким образом, острая форма аллергического конъюнктивита характеризуется интенсивными эпизодами зуда, гиперемии, слезотечения, хемоза и отека век.
Сезонный аллергический конъюнктивит известен также под названиями сенная лихорадка типа конъюнктивита или аллергический риноконъюнктивит (когда носовые симптомы также присутствует). Это часто связано с ринитом и связано с пыльцой, переносимой по воздуху. САК обычно имеет менее драматическое начало по сравнению с острым аллергическим конъюнктивитом, развивающееся от нескольких дней до недель, и предсказуемое течение, которое соответствует одному или нескольким конкретным сезонам получения пыльцы.
Сезонные аллергены включают пыльцу деревьев весной, пыльцу трав летом и пыльцу сорняков в конце лета и осенью, хотя есть некоторые различия в зависимости от географического положения.
Персистирующий аллергический конъюнктивит обычно легкий в смысле течения, хронический, усиливающийся и ослабевающий аллергический конъюнктивит, связанный с круглогодичным воздействием на окружающую среду, обычно аллергенов в помещении, таких как пылевые клещи, перхоть животных и плесень.
Распространенность аллергического конъюнктивита
Глазная аллергия оцениваются влияют по крайней мере 20 процентов населения на ежегодной основе, и заболеваемость растет. Это преимущественно болезнь молодых людей, средний возраст начала которой составляет 20 лет. Симптомы имеют тенденцию уменьшаться с возрастом, но у пожилых людей могут сохраняться серьезные симптомы.
Впервые аллергический конъюнктивит может развиться в пожилом возрасте, хотя это не типично. Пациента следует расспросить об изменениях окружающей среды (например, о новом домашнем животном или новом жилище) и симптомах в более раннем возрасте. У пожилых людей болезнь сухого глаза, блефарит и токсический конъюнктивит могут имитировать аллергический конъюнктивит.
Аллергический конъюнктивит связан с другими аллергическими заболеваниями, особенно с аллергическим ринитом. Другие распространенные сопутствующие заболевания - астма и атопический дерматит.
Клинические проявления аллергического конъюнктивита

Фото: Prostock-studio/FOTODOM/Shutterstoсk
Симптомы. Глазной зуд является патогномоничным симптомом. Если он отсутствует, следует подумать о наличии других заболеваний глаза, не аллергических. Пациенты также могут сообщать о чувстве жжения. Покраснение также встречается почти повсеместно. Отек век - обычное явление. Симптомы обычно двусторонние, но один глаз может быть поражен больше, чем другой. Пациенты могут сообщать о небольшом образовании корок при пробуждении, но выделения обычно водянистые и негнойные. Может присутствовать легкая светобоязнь.
Боль в глазах не характерна для аллергического конъюнктивита. Глазная боль должна вызывать беспокойство в связи с более серьезными заболеваниями, такими как закрытоугольная глаукома, склерит или эписклерит.
Анамнез. Пациенты с аллергическим конъюнктивитом часто имеют историю атопии, сезонной аллергии, или специфической аллергии (например, для кошек или пылевых клещей). Соответственно, их следует спросить об аналогичных симптомах в прошлом и предполагаемых триггерах этих симптомов.
Физикальное обследование. Физические признаки включают покраснение (гиперемия), слезотечение или прозрачные водянистые выделения, жжение и отек конъюнктивы (хемоз). В крайних случаях отечная конъюнктива может выходить вперед, за пределы век. Также часто встречается отек век.
Аллергическая болезнь глаз в первую очередь поражает конъюнктиву. Покраснение или инъекция при аллергическом конъюнктивите должны быть диффузными и затрагивать бульбарную (глазную) конъюнктиву, а также конъюнктиву глазного яблока или предплюсны (слизистую оболочку на внутренней поверхности век).
Сосочки конъюнктивы можно обнаружить, если осмотреть нижнюю часть века путем выворота. Сосочки - это структуры, которые могут образовываться в ответ на воспаление и имеют размер от крошечных красных точек до многоугольных возвышений диаметром 1 мм и более. Каждый сосочек имеет сосудистую сердцевину из мелких, расширенных телеангиэктатических кровеносных сосудов. Обычно они находятся на верхней конъюнктиве предплюсны.
Фолликулы конъюнктивы реже встречаются при аллергическом конъюнктивите, хотя могут присутствовать при хронических заболеваниях. Фолликулы чаще встречаются при давних условиях, опосредованных Т-клетками. Это лимфоидные зародышевые центры, которые выглядят как гладкие округлые узелки под эпителием конъюнктивы. Верхняя поверхность бессосудистая, а основание окружено тонкими сосудами. Фолликулы чаще всего встречаются в нижнем своде, на границе между конъюнктивой предплюсны и конъюнктивы век.
Инфраорбитальный отек и потемнение могут присутствовать из-за расширения подкожных вен, которые иногда называют «аллергическими синяками». У пациентов с давними симптомами могут наблюдаться подчеркнутые поперечные линии или складки под нижними веками (линии Денни-Моргана).
У пациентов с сопутствующими симптомами аллергического ринита обследование слизистой оболочки носа может показать несколько характерных находок:
- Бледно-голубоватый оттенок или бледность слизистой оболочки носа
- Отек носовых раковин
- В носовой полости может быть видна явная ринорея.
Если носовые ходы закупорены, может наблюдаться явная ринорея, стекающая по задней части глотки.
Наконец, обследование барабанных перепонок у пациентов со значительным отеком слизистой оболочки носа и дисфункцией евстахиевой трубы может показать скопление прозрачной серозной жидкости.
Диагностика аллергического конъюнктивита
Диагноз аллергического конъюнктивита ставится клинически на основании предполагаемого клинического анамнеза и постоянных признаков и симптомов.
Для начала терапии лабораторные тесты обычно не требуются. Однако следует провести оценку аллергии на определенные вещества, если пациент не отвечает на терапию ожидаемым образом.
Направление к офтальмологу следует рассматривать в ситуациях, когда диагноз неясен.
Следует рассмотреть вопрос о направлении к специалисту по аллергии, если неясно, к какому аллергену пациент, скорее всего, относится реактивно, поскольку идентификация аллергена(ов), являющегося виновным, поможет избежать этого.
Лечение аллергического конъюнктивита

Фото: LightField Studios/FOTODOM/Shutterstoсk
Базовый уход за глазами. Есть несколько общих мер, которые могут помочь большинству пациентов с аллергическим конъюнктивитом:
Пациентам не следует тереть глаза, поскольку трение может вызвать механическую дегрануляцию тучных клеток и ухудшение симптомов.
- Холодные компрессы могут помочь уменьшить отек век и периорбитальный отек.
- Частое использование охлажденных искусственных слез в течение дня также может помочь разбавить и удалить аллергены.
- Пациентам следует уменьшить или прекратить использование контактных линз в периоды симптомов, учитывая склонность аллергенов к прилипанию к поверхности контактных линз.
Избегание аллергена. Предотвращение или уменьшение контакта с известными аллергенами и соответствующим уменьшением воздействия окружающей среды имеет решающее значение для эффективного управления аллергического конъюнктивита, особенно в более тяжелых случаях.
- Профилактические меры по уменьшению симптомов САК включают использование кондиционера, когда это возможно, ограничение воздействия на открытом воздухе и закрытие окон автомобилей и домов в периоды пиковой активности пыльцы.
- Для пациентов с ПАК профилактика включает избегание определенных аллергенов, вызывающих симптомы у конкретного пациента. Для тех, у кого аллергия на пылевых клещей, полезные меры включают замену старых подушек, одеял и матрасов; использование непроницаемых для пылевых клещей и аллергенов чехлов для подушек, стеганых одеял и матрасов; частая стирка постельного белья; снижение влажности; и часто пылесосить и вытирать пыль в доме. Кроме того, следует удалить другие резервуары пыли, такие как старые ковры, старую мебель и старые шторы или портьеры. Если причиной аллергена является перхоть животного, животное, возможно, необходимо удалить из дома, а старые ковры, мебель и шторы следует удалить или тщательно очистить. Меры по предотвращению аллергенов в помещении могут быть дорогостоящими, и некоторые врачи предпочитают проводить тестирование на чувствительность к конкретным аллергенам у аллерголога, прежде чем рекомендовать меры по устранению аллергенов.

Фото: Sonis Photography/FOTODOM/Shutterstoсk
Медикаментозная терапия. Актуальные подходы включают антигистаминные и сосудосуживающие комбинированные продукты, антигистаминные препараты с клеточно-стабилизирующие свойствами, стабилизаторы клеток, а также для рефрактерного течения, топические глюкокортикоиды.
Комбинации сосудосуживающих и антигистаминных средств. Глазные капли, содержащие как антигистаминные, так и сосудосуживающие средства, широко доступны без рецепта. Антигистаминный компонент конкурентно и обратимо блокирует гистаминовые рецепторы в конъюнктиве и веках, тем самым подавляя действие первичного медиатора, производного от тучных клеток. Сосудосуживающий компонент активирует постсинаптические альфа-адренорецепторы, обнаруженные в кровеносных сосудах, вызывая сужение сосудов и уменьшая отек конъюнктивы. Примеры местных препаратов включают нафазолин и фенирамин. При острых симптомах дозировка составляет до четырех раз в день.
Эти лекарства для местного применения подходят только для краткосрочного (например, менее двух недель) или эпизодического использования. Регулярное использование дольше двух недель может привести к отскоку гиперемии из-за сосудосуживающего компонента. Пациенты должны понимать, что у них может усилиться покраснение глаз в течение нескольких дней после прекращения приема этих лекарств.
Продукты для местного применения с одним агентом (например, только сосудосуживающие или антигистаминные препараты) также доступны без рецепта, хотя комбинированные продукты обычно работают лучше.
Антигистаминные препараты со свойствами стабилизации тучных клеток включают олопатадин, алкафтадин, бепотастин, азеластина гидрохлорид, эпинастин, кетотифена фумарат и эмедастин.
У этих агентов есть два основных действия:
- Как антигистаминные препараты, они конкурентно и обратимо блокируют гистаминовые рецепторы в конъюнктиве и веках, подавляя, таким образом, действие первичного медиатора, происходящего из тучных клеток. Это также помогает уменьшить позднюю фазу аллергической реакции.
- В качестве стабилизаторов тучных клеток они ингибируют дегрануляцию тучных клеток, ограничивая высвобождение гистамина, триптазы и простагландина D2. Высвобождение этих провоспалительных медиаторов тучных клеток является первым шагом в аллергическом каскаде. Эти препараты также подавляют активность лейкоцитов и замедляют высвобождение медиатора из базофилов, эозинофилов и нейтрофилов.
Для большинства продуктов дозировка составляет два раза в день. Для большинства лекарств эффект наступает в течение нескольких минут. Тем не менее, для оценки полной эффективности профилактической терапии этими агентами необходимо провести не менее двух недель терапии, поскольку для купирования воспаления и полного исчезновения симптомов может потребоваться некоторое время.
Стабилизаторы тучных клеток включают кромогликат натрия, недокромил, лодоксамид трометамин и пемироласт. Полная эффективность достигается через 5–14 дней после начала терапии, поэтому эти лекарства не эффективны при острых симптомах. Кроме того, для большинства агентов комбинированного действия дозировка стабилизаторов тучных клеток составляет четыре раза в день по сравнению с двумя дозами в день. Из-за этих ограничений стабилизаторы тучных клеток часто непрактичны, но они могут предоставить возможность пациентам с САК, которые не переносят другие методы лечения и могут предвидеть, когда у них начнутся симптомы. Таким пациентам следует начинать лечение за две-четыре недели до сезона пыльцы.
Нестероидные противовоспалительные препараты (НПВП) блокируют действие циклооксигеназы и ингибируют превращение арахидоновой кислоты в простагландины и тромбоксаны. Местные НПВП действительно эффективнее плацебо при лечении аллергического конъюнктивита. Однако они менее эффективны, чем местные антигистаминные препараты, и поэтому в большинстве случаев имеют ограниченное применение.
Препараты глюкокортикоидов для местного применения могут быть рассмотрены пациентам с рефрактерными симптомами. Однако они имеют потенциально серьезные побочные эффекты, которые могут угрожать зрению, и их использование должно контролироваться офтальмологом.
Использование нескольких глазных капель. Пациентам, использующим несколько типов глазных капель, таких как лекарство для местного применения и искусственные слезы, рекомендуется размещать капли с интервалом в несколько (три-пять) минут, если это возможно, чтобы закапывать вторую каплю. не промывай первым. Эти рекомендации должны быть сбалансированы с ограничениями образа жизни и реалиями, с которыми сталкивается пациент. Кроме того, закрывание век на несколько секунд после закапывания препарата способствует его абсорбции в тканях глаза. Напротив, следует по возможности избегать повторяющихся миганий, так как они создают отрицательное давление и заставляют лекарства для местного применения быстрее вымываться с поверхности глаза.
Системная терапия. Пероральные антигистаминные препараты часто используются при лечении аллергического конъюнктивита, связанного с не глазными симптомами.
Пероральные антигистаминные препараты H1 без седативного действия, отпускаемые без рецепта или по рецепту, могут быть полезны пациентам, которые также сообщают о рините и генерализованном зуде. Однако, когда основной проблемой являются глазные симптомы, предпочтительнее применять местные (глазные) лекарства, поскольку они действуют быстрее и с меньшей вероятностью вызывают системные побочные эффекты. Кроме того, рандомизированные исследования показали, что местные лекарства более эффективны, чем пероральные методы лечения глазных симптомов. В частности, местный олопатадин был более эффективен, чем пероральный лоратадин или фексофенадин, а местный кетотифен был более эффективным, чем пероральный дезлоратадин. Кроме того, пероральные антигистаминные препараты могут вызывать высыхание слизистых оболочек и снижение слезоотдачи у некоторых пациентов, особенно у пациентов с сопутствующим синдромом сухого глаза.
Некоторые пероральные антигистаминные препараты продемонстрировали эффективность при лечении аллергического конъюнктивита по сравнению с плацебо в исследованиях различной степени строгости. Пероральный прием антигистаминных препаратов приводит к достижению пикового уровня в сыворотке крови через 30 минут - 3 часа, в зависимости от конкретного препарата. Полные эффекты видны после нескольких дней использования. Таким образом, эти агенты имеют более медленное начало действия по сравнению с местными агентами, хотя это не имеет значения, если они принимаются профилактически.
Список литературы / References
- Abelson MB, Welch DL. An evaluation of onset and duration of action of patanol (olopatadine hydrochloride ophthalmic solution 0.1%) compared to Claritin (loratadine 10 mg) tablets in acute allergic conjunctivitis in the conjunctival allergen challenge model // Acta Ophthalmol Scand Suppl 2000; :60.
- Bilkhu PS, Wolffsohn JS, Naroo SA, et al. Effectiveness of nonpharmacologic treatments for acute seasonal allergic conjunctivitis // Ophthalmology 2014; 121:72.
- Bousquet J, Khaltaev N, Cruz AA, et al. Allergic Rhinitis and its Impact on Asthma (ARIA) 2008 update (in collaboration with the World Health Organization, GA(2)LEN and AllerGen) // Allergy 2008; 63 Suppl 86:8.
- Crampton HJ. Comparison of ketotifen fumarate ophthalmic solution alone, desloratadine alone, and their combination for inhibition of the signs and symptoms of seasonal allergic rhinoconjunctivitis in the conjunctival allergen challenge model: a double-masked, placebo- and active-controlled trial // Clin Ther 2003; 25:1975.
- Erdinest N, Solomon A. Topical immunomodulators in the management of allergic eye diseases // Curr Opin Allergy Clin Immunol 2014; 14:457.
- Fukushima A, Ohashi Y, Ebihara N, et al. Therapeutic effects of 0.1% tacrolimus eye drops for refractory allergic ocular diseases with proliferative lesion or corneal involvement // Br J Ophthalmol 2014; 98:1023.
- Greiner JV, Michaelson C, McWhirter CL, Shams NB. Single dose of ketotifen fumarate .025% vs 2 weeks of cromolyn sodium 4% for allergic conjunctivitis // Adv Ther 2002; 19:185.
- Guest JF, Clegg JP, Smith AF. Health economic impact of olopatadine compared to branded and generic sodium cromoglycate in the treatment of seasonal allergic conjunctivitis in the UK // Curr Med Res Opin 2006; 22:1777.
- Kusunoki T, Morimoto T, Nishikomori R, et al. Changing prevalence and severity of childhood allergic diseases in kyoto, Japan, from 1996 to 2006 // Allergol Int 2009; 58:543.
- Lanier BQ, Abelson MB, Berger WE, et al. Comparison of the efficacy of combined fluticasone propionate and olopatadine versus combined fluticasone propionate and fexofenadine for the treatment of allergic rhinoconjunctivitis induced by conjunctival allergen challenge // Clin Ther 2002; 24:1161.
- Ono SJ, Abelson MB. Allergic conjunctivitis: update on pathophysiology and prospects for future treatment // J Allergy Clin Immunol 2005; 115:118.
- Ousler GW 3rd, Workman DA, Torkildsen GL. An open-label, investigator-masked, crossover study of the ocular drying effects of two antihistamines, topical epinastine and systemic loratadine, in adult volunteers with seasonal allergic conjunctivitis // Clin Ther 2007; 29:611.
- Rodier F, Gautrin D, Ghezzo H, Malo JL. Incidence of occupational rhinoconjunctivitis and risk factors in animal-health apprentices // J Allergy Clin Immunol 2003; 112:1105.
- Rosario N, Bielory L. Epidemiology of allergic conjunctivitis // Curr Opin Allergy Clin Immunol 2011; 11:471.
- Singh K, Axelrod S, Bielory L. The epidemiology of ocular and nasal allergy in the United States, 1988-1994 // J Allergy Clin Immunol 2010; 126:778.
- Spangler DL, Abelson MB, Ober A, Gotnes PJ. Randomized, double-masked comparison of olopatadine ophthalmic solution, mometasone furoate monohydrate nasal spray, and fexofenadine hydrochloride tablets using the conjunctival and nasal allergen challenge models // Clin Ther 2003; 25:2245.
- Wan KH, Chen LJ, Rong SS, et al. Topical cyclosporine in the treatment of allergic conjunctivitis: a meta-analysis // Ophthalmology 2013; 120:2197.
- Wang HY, Pizzichini MM, Becker AB, et al. Disparate geographic prevalences of asthma, allergic rhinoconjunctivitis and atopic eczema among adolescents in five Canadian cities // Pediatr Allergy Immunol 2010; 21:867.
- Yaylali V, Demirlenk I, Tatlipinar S, et al. Comparative study of 0.1% olopatadine hydrochloride and 0.5% ketorolac tromethamine in the treatment of seasonal allergic conjunctivitis // Acta Ophthalmol Scand 2003; 81:378.






