Содержание
- Классификация воспаления дёсен
- Распространённость воспаления дёсен
- Клинические варианты воспаления дёсен
- Воспаление дёсен, связанное с зубным налётом
- Профилактика гингивита и периодонтита, связанных с зубным налетом
- Воспаление дёсен, вызванное другими причинами
- Воспаление дёсен при других заболеваниях
- Список литературы
Заболевания дёсен, в основном гингивит и пародонтит, являются часто встречающимися стоматологическими состояниями, поражающими опорные структуры зубов, включая десну, цемент, периодонтальную связку и альвеолярную кость. В тяжёлых и запущенных случаях заболевания дёсен могут стать причиной выпадения зубов, а также инфекционных генерализованных осложнений, включая одонтогенный сепсис.
Классификация воспаления дёсен
Заболевания дёсен, которые включают гингивит и пародонтит, классифицируются в зависимости от наличия или отсутствия поражения периодонтальной связки и/или альвеолярного отростка.
-
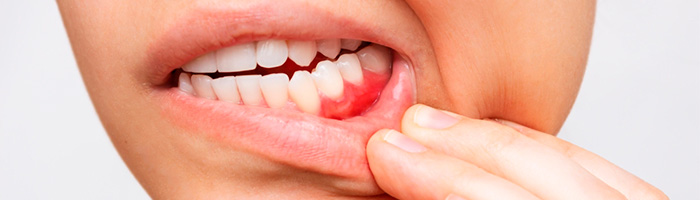
Гингивит поражает только десны. Это воспалительный процесс, характеризующийся покраснением, отеком и кровоточивостью дёсен, который провоцируется обычной чисткой зубов щеткой, зубной нитью или использованием пародонтального зонда. Здоровые десневые ткани розовые, зернистые (похожие на апельсиновую корку) и плотные. Невоспаленные десневые ткани не должны кровоточить или нагнаиваться во время обычной чистки зубной нитью и щеткой или при профессиональном зондировании.
-
Пародонтит характеризуется воспалением дёсен, сопровождающимся потерей поддерживающих соединительных тканей, включая периодонтальную связку и альвеолярную кость. Клинические признаки включают кровоточивость дёсен при зондировании, увеличение глубины зондирования и повышенную подвижность зубов. Потеря костной массы видна на рентгенограммах. Прогрессирование периодонтита приведет к ускоренной подвижности зубов и возможной их потере.
Состояние дёсен оценивается по отношению к общему состоянию пародонта. Пародонт классифицируется как интактный или редуцированный. В случае уменьшения (например, рецессия десны, утрата альвеолярной кости) его дополнительно классифицируют в соответствии со статусом общего заболевания пародонта (отсутствие заболевания пародонта, стабильное заболевание пародонта или рецидивирующий пародонтит).
Распространённость воспаления дёсен

Гингивит является наиболее распространенной формой воспаления дёсен, и у большинства взрослых имеются признаки воспаления дёсен в одном или нескольких местах. Во всем мире пародонтит является основной причиной потери зубов. В развитых странах у большинства взрослых пародонтит легкой и средней степени тяжести, а от 5 до 15 процентов всего населения страдают тяжелыми формами пародонтита.
Воспаление дёсен может быть фактором риска развития ряда состояний, включая деменцию, сердечно-сосудистые заболевания и рак, а также негативные исходы беременности.
Между заболеваниями дёсен и сахарным диабетом может существовать двунаправленная связь. В частности, плохо контролируемый диабет может быть фактором риска увеличения тяжести воспаления дёсен и плохого ответа на пародонтологическое лечение. Кроме того, у пациентов с диабетом лечение воспаления дёсен может немного улучшить гликемический контроль.
Клинические варианты воспаления дёсен
В большинстве случаев врачи первичной медико-санитарной помощи обращают внимание на наличие воспаления дёсен, то есть пародонтита или гингивита у своих пациентов после постановки диагноза стоматологом. В качестве альтернативы врачи первичной медико-санитарной помощи могут заметить наличие периодонтита или гингивита (т. е. отек и/или кровоточивость дёсен, неприятный запах изо рта) при обычном медицинском осмотре, после чего пациент должен обратиться за помощью к стоматологу для дальнейшего обследования и лечения.
Воспаление дёсен, связанное с зубным налётом

Бактериальная биопленка (также известная как зубной налет или биопленка зубного налета) является наиболее частой причиной любых воспалений дёсен – как гингивита, так и периодонтита.
Однако могут встречаться и другие причины заболеваний дёсен и пародонта: периимплантатное заболевание, некротизирующее заболевание пародонта, гингивит беременных, линейная эритема дёсен, дефицит витамина С, лекарственно-индуцированный разрастание дёсен, рецессия дёсен и абсцессы.
Патогенез. Наиболее распространенной формой гингивита является гингивит, вызванный бактериальной биопленкой, который поражает только ткань десны и является обратимым при лечении. При отсутствии лечения гингивит, скорее всего, перерастет в пародонтит, хотя время перехода может варьироваться от недель до лет. Пародонтит связан с потерей прикрепления или потерей альвеолярной кости, и лечение гингивита может предотвратить такую потерю. Когда бактериальную биопленку удаляют ежедневно, десна восстанавливается примерно через две недели.
Зубной налет представляет собой плотную, неминерализованную, сложную массу бактериальных колоний, живущих в гелеобразной межмикробной матрице, которая образуется вокруг десневого края (линии десны) и может быть обнаружена как над-, так и поддеснево. Зубной налет начинает накапливаться в течение 24 часов, если его не удалить щеткой и зубной нитью. Степень повреждения тканей, связанная с накоплением бляшек, зависит от взаимодействия между бляшками и защитными механизмами хозяина. Зубной камень представляет собой минерализованный налет, который способствует сохранению бактериальной биопленки.
Налету также могут способствовать зубные реставрации (например, пломбы, коронки, мостовидные протезы, виниры), которые плохо подходят (например, имеют выступающие или открытые края). Такие состояния усиливают воспаление и могут привести к потере прикрепления десны и альвеолярной кости.
Пародонтит обычно развивается как медленно прогрессирующее состояние с непредсказуемыми короткими эпизодами быстрого прогрессирования и потери прикрепления. Пусковой механизм активной потери костной массы точно не определен, но, по-видимому, он связан со сдвигом бактериальной флоры от преимущественно грамположительных к анаэробным грамотрицательным палочкам. Наддесневой налет может служить резервуаром для патогенных грамотрицательных бактерий, и иногда патогенные бактерии могут мигрировать под десну, образуя биопленку, которая может быть вредной для окружающих тканей пародонта.
Реакция хозяина на патогенную микробиоту вариабельна и может влиять на скорость прогрессирования гингивита в пародонтит и скорость прогрессирования пародонтита. Дополнительные факторы, способствующие прогрессированию пародонтита, включают курение сигарет, сахарный диабет и эмоциональный стресс. Роль диеты неясна, хотя по данным наблюдений диета с высоким содержанием фруктов, овощей, птицы, морепродуктов и простой воды или чая была связана с менее распространенным пародонтитом более высокой степени.
На клеточном уровне активность заболевания и разрушение тканей модулируются за счет продукции воспалительных факторов, включая интерлейкины, простагландины и металлопротеиназы матрикса.
Пародонтит классифицируют по стадии и степени, в зависимости от тяжести и скорости прогрессирования. Невылеченное заболевание вызывает необратимую потерю костной массы и архитектурные дефекты (кратеры) в кости, а также увеличение глубины пародонтального кармана.
Профилактика гингивита и периодонтита, связанных с зубным налетом

Механическая санация (регулярная чистка зубов щеткой и зубной нитью, дополненная периодической обработкой зубов профессиональным стоматологом) является наиболее эффективным способом удаления зубных биопленок. Цель ежедневной гигиены полости рта состоит в том, чтобы уменьшить как над-, так и поддесневые бактерии до уровня ниже порогового уровня, способного инициировать или увековечить воспаление.
Личный контроль зубного налета является важным компонентом профилактики и лечения гингивита. Цель состоит в том, чтобы уменьшить бактериальную нагрузку на зубы; чистка зубов (мануальной или электрической зубной щеткой) два раза в день, чистка зубной нитью один раз в день и полоскание противомикробным или антисептическим ополаскивателем или средством для ухода за зубами (например, зубной пастой, порошком или гелем) два раза в день являются частью программы гигиены полости рта, рекомендованной большинством стоматологов.
Тем не менее, по сравнению с чисткой зубов отдельно, исследования, изучающие добавление зубной нити и других дополнительных методов уменьшения биопленки при гингивите, неоднозначны. Репрезентативные исследования включают:
-
В метаанализе 35 рандомизированных исследований 2019 года среди участников с легким исходным воспалением дёсен добавление зубной нити или межзубных ершиков к чистке зубов минимально уменьшало гингивит по сравнению с чисткой только щеткой.
-
Метаанализ 56 рандомизированных исследований 2014 года, в которых сравнивали зубные щетки с электроприводом и ручную чистку зубов, показал, что использование зубных щеток с электроприводом уменьшало зубной налет и гингивит как через один, так и через три месяца.
-
В систематическом обзоре 2017 г. оценивался ополаскиватель для полости рта с хлоргексидином, используемый в качестве дополнения к обычной чистке зубов для контроля гингивита и зубного налета. Среди пациентов с легким гингивитом не было свидетельств клинически значимого уменьшения воспаления дёсен при использовании хлоргексидина, хотя наблюдалось значительное снижение образования зубного налета. Тем не менее, у тех, кто использовал ополаскиватель для рта в течение четырех недель или дольше, также наблюдалось увеличение окрашивания зубов.
Несмотря на отсутствие высококачественных данных, рекомендуется регулярно использовать зубную нить (или другое устройство для очистки межзубных промежутков) для уменьшения бактериальной биопленки в межзубных промежутках, где возникает большинство кариеса и заболеваний пародонта.
Зубной камень должен быть удален профессионально, чтобы способствовать разрешению воспаления; зубной камень нельзя удалить с помощью чистки зубов щеткой, зубной нитью или полировкой, но он требует проведения процедур скейлинга и полировки корней стоматологом с использованием инструментов.
Лечение гингивита и периодонтита, связанного с зубным налетом. Первичное лечение пародонтита, связанного с зубным налетом, включает в себя санацию (удаление и сглаживание корней поддесневой биопленки и зубного камня) профессиональным стоматологом. Это должно сопровождаться агрессивной домашней гигиеной полости рта, которая включает чистку зубов (ручной или механической щеткой) два раза в день, полоскание хлоргексидином два раза в день, чистку зубной нитью один раз в день и, при необходимости, поощрение отказа от курения.
-
Для пациентов с менее тяжелым заболеванием, в дополнение к лечению, описанному выше, стоматолог может наносить местные антибиотики (включая доксициклин или миноциклин) на пародонтальные карманы. Отсутствуют высококачественные данные, подтверждающие эффективность использования местных противомикробных препаратов в сочетании со скейлингом и полировкой корней. Тем не менее, общее мнение заключается в том, что применение этих препаратов дает ограниченный положительный эффект на пародонтальные карманы.
-
Для пациентов с более тяжелым заболеванием (например, при пародонтите с карманами ≥5 мм, сопровождающемся воспалением дёсен с отеком и кровоточивостью дёсен) одних только скейлинга и полировки корней может быть недостаточно. Хирургическое вмешательство, такое как лоскутное хирургическое вмешательство (уменьшение кармана), может потребоваться для оптимизации доступа к поверхности корня, чтобы обеспечить более полную санацию.
В дополнение к механической обработке биопленки зубного налета и зубного камня пациентов лечат системными антибиотиками.
После неотложного лечения некоторые стоматологи назначают низкие дозы доксициклина перорально (20 мг два раза в день) на срок до девяти месяцев в качестве антиколлагенолитического средства; в этой дозе системные уровни не достигают ингибирующих бактерий концентраций, но препарат ингибирует активность коллагеназы in vitro и может предотвратить дальнейшее разрушение соединительной ткани и альвеолярной кости.
Воспаление дёсен, вызванное другими причинами

Периимплантатное воспаление дёсен (мукозит и периимплантит). Пациенты с зубными имплантатами (в которых сменный зуб устанавливается на металлический штифт, хирургически имплантированный в челюстную кость) могут страдать от состояний, сходных с гингивитом и периодонтитом, связанным с зубным налетом.
-
Периимплантатный мукозит – периимплантатный мукозит эквивалентен гингивиту (поражающему естественные зубы). При периимплантатном мукозите воспалительный инфильтрат остается только в мягких тканях и не приводит к потере альвеолярной кости. Как и при гингивите, это обратимое состояние, если применять эффективные методы удаления биопленки (зубного налета). Если не лечить, это состояние перерастет в периимплантит.
-
Периимплантит является более серьезным заболеванием, вызывающим необратимую потерю альвеолярной кости и, если его не лечить, может привести к потере имплантата. В систематическом обзоре периимплантит встречается у 19% пациентов с имплантатами.
При периимплантите ткани, окружающие имплантат, могут воспаляться, а сам имплантат может расшатываться. Рентгенопрозрачность периимплантата (разрушение кости) видна на рентгенограмме зубов. Бактерии, связанные с периимплантитом, аналогичны бактериям при хроническом пародонтите.
Качественные данные об оптимальном протоколе лечения периимплантного заболевания отсутствуют, но большинство стоматологов лечат периимплантит так же, как пародонтит. В тяжелых случаях может потребоваться костная пластика и даже хирургическое удаление имплантата.

Некротизирующая болезнь пародонта включает как язвенно-некротический гингивит, так и язвенно-некротический пародонтит. Хотя оба эти состояния связаны с бактериальными инфекциями дёсен и периодонта, патофизиология этих инфекций отличается от гингивита и периодонтита, связанных с зубным налетом, своим выраженным некротизирующим действием на ткани пародонта.
-
Язвенно-некротический гингивит, также называемый «траншейным ртом», характеризуется острым появлением зловония при дыхании, сильной болью в полости рта, притуплением межзубных сосочков и язвенно-некротическим налетом десны. Отслоившийся материал или пленка состоит из фибрина, некротической ткани, лейкоцитов, эритроцитов и бактерий. Удаление этой пленки вызывает кровотечение и обнажение изъязвленных и эритематозных тканей. У пациента с этой патологией может быть лихорадка и ассоциированная передняя подчелюстная и подбородочная лимфаденопатия. Заболевание обычно возникает у людей в возрасте 20 лет, а факторы риска включают плохую гигиену полости рта, существующий гингивит, стресс, курение, нарушение иммунного ответа хозяина и недоедание. В дополнение к лечению санацией и противомикробными полосканиями (например, 0,12% раствором хлоргексидина глюконата два раза в день в течение двух недель) рекомендовано лечить таких пациентов системными антибиотиками.
-
Язвенно-некротический пародонтит, когда-то называвшийся «ВИЧ-пародонтитом», характеризуется серьезной потерей прикрепления периодонта и альвеолярной кости. Однако это состояние не ограничивается пациентами с ВИЧ-инфекцией, хотя действительно влияет на людей с ВИЧ-инфекцией и количеством CD4-лимфоцитов менее 400, оно также наблюдается у пациентов с тяжелой иммуносупрессией, связанной с химиотерапией рака или тяжелой белково-энергетической недостаточностью. Эта разновидность воспаления дёсен проявляется остро возникающими, болезненными, некротизирующими изъязвлениями десны, которые вызывают быструю потерю прикрепления и потерю альвеолярной кости. Могут быть видны некротические расщелины в пораженной десне, а разрушение ткани происходит настолько быстро, что становится видна обнаженная кость, в некоторых случаях с последующей секвестрацией кости. Микробиота в уникальна: помимо грамотрицательных палочек, обычно связанных с хроническим периодонтитом, при этих инфекциях часто выявляют кишечные микроорганизмы и грибы. Лечение состоит из санации (скейлинга и полировки корней) наряду с системными антибиотиками и местными промываниями хлоргексидином. Рекомендовано использовать метронидазол от 250 до 500 мг перорально три раза в день в течение как минимум семи дней, а также полоскания хлоргексидином (0,12% хлоргексидина глюконата два раза в день в течение двух недель).
Гингивит, не связанный с зубным налетом, составляет небольшой процент случаев гингивита. В таких случаях воспаление дёсен может быть вызвано одним или несколькими факторами, включая гормональные изменения (например, беременность, менархе или овуляция), системную инфекцию (ВИЧ), грибковую инфекцию дёсен, заболевания соединительной ткани, действие лекарств, метаболические и эндокринные нарушения. заболевания.
Гингивит беременных и состояние дёсен. Гормональные сдвиги, происходящие во время беременности, могут вызвать воспаление и разрастание дёсен. Воспаление дёсен, если оно присутствует, имеет тенденцию усиливаться во время беременности, а затем уменьшается после родов. Связанный с беременностью гингивит может быть не связан с количеством биопленки зубного налета и обычно не увеличивает скорость потери прикрепления или потери костной ткани (периодонтит).
Пациенткам рекомендовано выполнять тщательные процедуры гигиены полости рта, чтобы свести к минимуму уровень биопленки зубного налета. Дополнительная терапия более тяжелого гингивита беременных может состоять из санации и дополнительной местной противомикробной терапии, такой как полоскания хлоргексидином. Стоматологи обычно планируют лечение пародонта на раннюю часть второго триместра и откладывают дополнительное лечение несрочных заболеваний пародонта до послеродового периода, хотя доказательств высокого качества в поддержку этой практики нет. Острая инфекция, абсцесс или потенциальные источники сепсиса требуют неотложного вмешательства, независимо от срока беременности.
Другое воспалительное заболевание дёсен, пиогенная гранулема, связанная с беременностью, возникает примерно у 0,5–5% беременных женщин. Это преувеличенная воспалительная реакция на местные раздражители (бляшки и конкременты), возникающие во время беременности. Пиогенная гранулема безболезненна и обычно возникает на переднем отделе десны нижней или верхней челюсти. Зубной налет и конкремент следует удалять, но беременную гранулему не следует удалять во время беременности, так как она может спонтанно рассосаться после родов; иссечение необходимо, если оно не рассасывается.
Гормональные изменения вне беременности также могут влиять на здоровье дёсен. У некоторых женщин наблюдается увеличение воспаления дёсен при овуляции (менструальный цикл, связанный с гингивитом). Воспаление дёсен также усиливается гормональными изменениями, связанными с половым созреванием.
Линейная эритема десны (ранее называвшаяся ВИЧ-ассоциированным гингивитом) представляет собой ярко воспаленную и четко очерченную полосу маргинальной десны. Дёсны болезненны и легко кровоточат, возможно быстрое разрушение пародонта. В микробиологической картине преобладают дрожжевые грибки (Candida albicans), грамотрицательные анаэробы и кишечные микроорганизмы, не встречающиеся в обычных случаях гингивита.
Лечение состоит из санации и местных противогрибковых препаратов, таких как нистатиновые полоскания или пастилки с клотримазолом. Кроме того, местное антибактериальное лечение (например, полоскания хлоргексидином) можно использовать в качестве дополнительной терапии для снижения бремени патогенных микроорганизмов полости рта.
Пациенты с линейной эритемой дёсен должны быть обследованы на наличие лежащих в их основе иммунодефицитных состояний.

Дефицит витамина С. Заболевания дёсен, связанные с неполноценным питанием, редко встречаются в регионах с адекватным снабжением продовольствием, но все же может иметь место дефицит витаминов. Дефицит витамина С может вызвать цингу — заболевание, характеризующееся нарушением синтеза коллагена, симптомы которого могут проявляться уже через три месяца после начала недостаточного потребления. Аномалии дёсен, связанные с цингой, бывает трудно отличить от гингивита, вызванного бактериальной биопленкой. Однако цинга связана с другими симптомами, включая экхимозы, петехии, завитые волосы и гиперкератоз.
Помимо дефицита витамина С, точная роль питания в инициировании или прогрессировании заболеваний пародонта остается неясной.
Медикаментозный разрастание дёсен — некоторые лекарства могут воздействовать на пародонт, вызывая разрастание или увеличение дёсен. Лекарства, вызывающие эту реакцию, включают фенитоин, циклоспорин и блокаторы кальциевых каналов (чаще всего нифедипин, дилтиазем, верапамил и амлодипин, хотя в отчетах о случаях также участвовали фелодипин, нитрендипин и никардипин).
Термин «гиперплазия дёсен» до сих пор используется некоторыми клиницистами, но он описывает гистологическую, а не клиническую картину. Разрастание дёсен, вызванное этими препаратами, может быть связано с гиперплазией и/или гипертрофией, и предпочтительными клиническими терминами являются «разрастание дёсен», вызванное лекарствами, или «увеличение дёсен», вызванное лекарствами.
Клинические проявления разрастания дёсен одинаковы, независимо от того, какой препарат вызвал реакцию. Ткани десны могут разрастаться непропорционально на несколько миллиметров, покрывая одну треть и более коронок зубов. Разросшиеся ткани образуют псевдодесневые карманы, которые мешают надлежащей гигиене полости рта, легко укрывая бактериальную биопленку. В результате развивается воспаление дёсен, вызывающее кровотечение и дискомфорт при жевании, чистке зубов и использовании зубной нити. Эти последующие воспалительные изменения усиливают дальнейший разрастание тканей. В дополнение к дискомфорту, вызванному воспалением, разрастание дёсен также может стать эстетической проблемой для пациента.
Тяжесть и распространение избыточного роста варьируют и для некоторых препаратов могут быть обратимыми после отмены вызывающего препарата. Например, в отчете о разрастании дёсен, вызванном циклоспорином, регресс разрастания дёсен произошел после прерывания лекарственной терапии в течение нескольких месяцев.
Лечение разрастания дёсен включает в себя борьбу с агрессивным налетом (бактериальной биопленкой) (например, чистку зубов щеткой и зубной нитью, а также использование противомикробных средств для ухода за зубами и ополаскивателей). Даже при отличной гигиене полости рта хирургическое удаление разросшейся ткани (гингивэктомия), скорее всего, неизбежно. Иссечение избыточной десневой ткани показано в тяжелых случаях, которые влияют на гигиену или функцию полости рта (жевание) или при эстетических проблемах. Гингивэктомия может быть выполнена скальпелем, электрохирургией, высокоскоростным стоматологическим наконечником с алмазным бором или лазерной терапией. Успешный результат зависит от восстановления нормальных контуров десны и тщательного послеоперационного ухода.
Если это возможно с медицинской точки зрения, следует прекратить прием препарата, вызывающего разрастание дёсен; рецидив чрезмерного роста вероятен, если лекарство не может быть устранено. Если эти препараты нельзя безопасно заменить, рекомендуется профилактика зубов (чистка зубов) с интервалом в три месяца.
Воспаление дёсен при других заболеваниях

Как и при гингивите, не связанном с зубным налетом, различные системные состояния могут влиять на течение пародонтита или воздействовать на пародонтальный аппарат прикрепления. Другие системные состояния, связанные с заболеваниями пародонта, включают эмоциональный стресс и депрессию, курение и прием лекарств. Наконец, существуют системные заболевания, которые могут привести к потере тканей пародонта независимо от пародонтита, включая первичные новообразования тканей пародонта и метастазы в пародонт из других локализаций.
Рецессия десны чрезвычайно распространена и может возникать у пациентов с другими формами заболеваний пародонта или без них. Этиология может включать тяжелый хронический периодонтит, генетическую предрасположенность (т.е. большие зубы в меньших зубных дугах) и/или чрезмерную и чрезмерную энергичную чистку зубов.
Рецессия десны может вызвать повышенную чувствительность к холоду и сладкому, корневой кариес, дискомфорт при жевании и/или чистке зубов (и, как следствие, мешать хорошей гигиене полости рта) или неприемлемый косметический вид. Таким пациентам в качестве основного лечения предлагается операция по пересадке десны. Кроме того, пациентам с тонкой альвеолярной костью и тканью десны может быть полезна профилактическая пластика десны перед ортодонтическим лечением для предотвращения рецессии десны. Однако нет никаких доказательств того, что профилактическая операция по пересадке десны предотвратит потерю альвеолярной кости.
Пародонтальные и десневые абсцессы являются распространенными острыми инфекциями опорных структур пародонта. Факторы риска образования абсцесса включают:
-
Глубокие пародонтальные карманы
-
Неполное удаление поддесневого зубного камня после профессионального удаления зубного камня и полировки корней
-
Закупорка отверстия кармана инородными телами (например, попкорновым ядром)
-
Неадекватное лечение пародонтита (например, введение антибиотиков при отсутствии удаления зубного камня или механической терапии строгания)
-
Плохо контролируемый диабет
Абсцесс обычно проявляется в виде болезненного отека щечной или язычной/небной десны, но также может протекать бессимптомно. Больной может жаловаться на лихорадку, болезненность зубов/зубов в пораженной области и дискомфорт при жевании; может развиться местная лимфаденопатия. При пальпации абсцесса может определяться свищ свищевого хода с выделением гнойного содержимого.
Пародонтальный абсцесс может вызвать быструю резорбцию альвеолярной кости, что можно подтвердить рентгенологически. Однако своевременное лечение часто приводит к восстановлению кости. Прогноз зависит от наличия других эндодонтических осложнений. Лечение абсцесса состоит из разреза и дренирования с последующей антибактериальной терапией.
Одонтогенные инфекции, в том числе пародонтальные абсцессы, могут распространяться гематогенным путем на клапаны сердца (собственные, механические или биопротезы), протезы суставов или другие протезы.
Список литературы / References
- Albandar JM, Susin C, Hughes FJ. Manifestations of systemic diseases and conditions that affect the periodontal attachment apparatus: Case definitions and diagnostic considerations // J Periodontol 2018; 89 Suppl 1:S183.
- Atieh MA, Alsabeeha NH, Faggion CM Jr, Duncan WJ. The frequency of peri-implant diseases: a systematic review and meta-analysis // J Periodontol 2013; 84:1586.
- Beck JD, Offenbacher S. The association between periodontal diseases and cardiovascular diseases: a state-of-the-science review // Ann Periodontol 2001; 6:9.
- Boggess KA, Society for Maternal-Fetal Medicine Publications Committee. Maternal oral health in pregnancy // Obstet Gynecol 2008; 111:976.
- Brown LJ, Löe H. Prevalence, extent, severity and progression of periodontal disease // Periodontol 2000 1993; 2:57.
- Burt B, Research, Science and Therapy Committee of the American Academy of Periodontology. Position paper: epidemiology of periodontal diseases // J Periodontol 2005; 76:1406.
- Caton JG, Armitage G, Berglundh T, et al. A new classification scheme for periodontal and peri-implant diseases and conditions - Introduction and key changes from the 1999 classification // J Periodontol 2018; 89 Suppl 1:S1.
- Caton JG, Ciancio SG, Blieden TM, et al. Treatment with subantimicrobial dose doxycycline improves the efficacy of scaling and root planing in patients with adult periodontitis // J Periodontol 2000; 71:521.
- Da Rocha HA, Silva CF, Santiago FL, et al. Local Drug Delivery Systems in the Treatment of Periodontitis: A Literature Review // J Int Acad Periodontol 2015; 17:82.
- Esposito M, Grusovin MG, Worthington HV. Interventions for replacing missing teeth: treatment of peri-implantitis // Cochrane Database Syst Rev 2012; 1:CD004970.
- Hein C. Scottsdale revisited: the role of dental practitioners in screening for undiagnosed diabetes and the medical co-management of patients with diabetes or those at risk for diabetes // Compend Contin Educ Dent 2008; 29:538.
- Heitz-Mayfield LJA, Salvi GE. Peri-implant mucositis // J Periodontol 2018; 89 Suppl 1:S257.
- Herrera D, Alonso B, de Arriba L, et al. Acute periodontal lesions // Periodontol 2000 2014; 65:149.
- Hull MW, Chow AW. An Approach to Oral Infections and Their Management // Curr Infect Dis Rep 2005; 7:17.
- James P, Worthington HV, Parnell C, et al. Chlorhexidine mouthrinse as an adjunctive treatment for gingival health // Cochrane Database Syst Rev 2017; 3:CD008676.
- Keestra JA, Grosjean I, Coucke W, et al. Non-surgical periodontal therapy with systemic antibiotics in patients with untreated chronic periodontitis: a systematic review and meta-analysis // J Periodontal Res 2015; 50:294.
- Lang NP, Wilson TG, Corbet EF. Biological complications with dental implants: their prevention, diagnosis and treatment // Clin Oral Implants Res 2000; 11 Suppl 1:146.
- Laudenbach JM, Simon Z. Common dental and periodontal diseases: evaluation and management // Med Clin North Am 2014; 98:1239.
- Lee YT, Lee HC, Hu CJ, et al. Periodontitis as a Modifiable Risk Factor for Dementia: A Nationwide Population-Based Cohort Study // J Am Geriatr Soc 2017; 65:301.
- Leite FRM, Nascimento GG, Baake S, et al. Impact of Smoking Cessation on Periodontitis: A Systematic Review and Meta-analysis of Prospective Longitudinal Observational and Interventional Studies // Nicotine Tob Res 2019; 21:1600.
- Mathur H, Moretti AJ, Flaitz CM. Regression of cyclosporia-induced gingival overgrowth upon interruption of drug therapy // Gen Dent 2003; 51:159.
- McGowan K, McGowan T, Ivanovski S. Optimal dose and duration of amoxicillin-plus-metronidazole as an adjunct to non-surgical periodontal therapy: A systematic review and meta-analysis of randomized, placebo-controlled trials // J Clin Periodontol 2018; 45:56.
- Michaud DS, Kelsey KT, Papathanasiou E, et al. Periodontal disease and risk of all cancers among male never smokers: an updated analysis of the Health Professionals Follow-up Study // Ann Oncol 2016; 27:941.
- Novak MJ, Johns LP, Miller RC, Bradshaw MH. Adjunctive benefits of subantimicrobial dose doxycycline in the management of severe, generalized, chronic periodontitis // J Periodontol 2002; 73:762.
- Peri-implant mucositis and peri-implantitis: a current understanding of their diagnoses and clinical implications // J Periodontol 2013; 84:436.
- Reddy MS, Geurs NC, Jeffcoat RL, et al. Periodontal disease progression // J Periodontol 2000; 71:1583.
- Romanos GE, Weitz D. Therapy of peri-implant diseases. Where is the evidence? // J Evid Based Dent Pract 2012; 12:204.
- Schwarz F, Derks J, Monje A, Wang HL. Peri-implantitis // J Periodontol 2018; 89 Suppl 1:S267.
- Socransky SS, Haffajee AD. Dental biofilms: difficult therapeutic targets // Periodontol 2000 2002; 28:12.
- Task Force on Periodontal Treatment of Pregnant Women, American Academy of Periodontology. American Academy of Periodontology statement regarding periodontal management of the pregnant patient // J Periodontol 2004; 75:495.
- Taylor GW. Bidirectional interrelationships between diabetes and periodontal diseases: an epidemiologic perspective // Ann Periodontol 2001; 6:99.
- Teshome A, Yitayeh A. The effect of periodontal therapy on glycemic control and fasting plasma glucose level in type 2 diabetic patients: systematic review and meta-analysis // BMC Oral Health 2016; 17:31.
- Worthington HV, MacDonald L, Poklepovic Pericic T, et al. Home use of interdental cleaning devices, in addition to toothbrushing, for preventing and controlling periodontal diseases and dental caries // Cochrane Database Syst Rev 2019; 4:CD012018.
- Wright DM, McKenna G, Nugent A, et al. Association between diet and periodontitis: a cross-sectional study of 10,000 NHANES participants // Am J Clin Nutr 2020; 112:1485.
- Yaacob M, Worthington HV, Deacon SA, et al. Powered versus manual toothbrushing for oral health // Cochrane Database Syst Rev 2014; CD002281.
- Zee KY. Smoking and periodontal disease // Aust Dent J 2009; 54 Suppl 1:S44.
- Зубова И.А., Буракшаев С. А., Филиппова М.Д. Иммунологические характеристики хронического гингивита // Медико-фармацевтический журнал «Пульс», vol. 11, no. 2, 2009, pp. 176-177.
- Козырева З. К. и соавт. Комплексная восстановительная терапия при хронических гингивитах // Вестник новых медицинских технологий, vol. 25, no. 1, 2018, pp. 14-24. doi:10.24411/1609-2163-2018-15974.
- Куришбаева Б.Т. Пародонтит. Виды лечения // Вестник хирургии Казахстана, no. 3 (31), 2012, pp. 88-89.
- Левицкий А. П. и соавт. Экспериментальные методы воспроизведения гингивита // Инновации в стоматологии, no. 1, 2013, pp. 2-6.
- Левицкий А.П. и соавт. Результаты бактериоскопии слюны у больных гингивитом // Вестник стоматологии, no. 3 (76), 2011, pp. 32-34.
- Мащилиева М.М., Расулов М.М., Магомедов М.А. Эффективность использования ирригаций минеральных вод в комплексной терапии пародонтита // Юг России: экология, развитие, no. 3, 2010, pp. 135-138.
- Мезгильбаева Д.М. и соавт. Язвенно-некротический гингивит при инфекционном мононуклеозе // Вестник Казахского Национального медицинского университета, no. 1, 2015, pp. 80-84.
- Наврузова Угилхон Орзижон Кизи. Современные аспекты этиопатогенеза генерализованного пародонтита (обзор литературы) // Биология и интегративная медицина, no. 2 (30), 2019, pp. 62-89.
- Осеева А.О., Соболева Л.А., Булкина Н.В., Шульдяков А.А. Пародонтит у больных с ВИЧ-инфекцией // Саратовский научно-медицинский журнал, vol. 7, no. 3, 2011, pp. 681-683.
- Павлов А. А., Боташева В. С., Угримова А. М. Клинико-морфологическая картина гингивита у школьников // Кубанский научный медицинский вестник, no. 4, 2012, pp. 149-151.
- Парахонский А.П., Перова Н.Ю. Роль цитокинов в патогенезе пародонтита // Естественно-гуманитарные исследования, no. 1 (7), 2015, pp. 75-81.
- Рахова В.Н., Оксас Н.С.. Физиотерапия в комплексном лечении хронического катарального гингивита // Медицина: теория и практика, vol. 4, no. S, 2019, pp. 469-470.
- Сергеев Ю.А., Кругляк С.Е., Петровский А.Э. Взаимосвязь пародонтита с развитием периодонтита // Международный журнал прикладных наук и технологий «Integral», no. 4, 2018, pp. 187-193.
- Сухинина А. В., Гончуков С. А., Бахмутов Д. Н. Флюоресцентная диагностика пародонтита // Краткие сообщения по физике Физического института им. П.Н. Лебедева Российской Академии Наук, no. 6, 2010, pp. 20-22.
- Фяткулин Р.Р., Дмитриев С.А., Керимов Н.Д. Гингивит у детей и подростков // Бюллетень медицинских интернет-конференций, vol. 4, no. 12, 2014, pp. 1382-1383.
- Эльдарханов Д.Х., Вдовин А.К.. Гипертрофический гингивит как реакция на ортодонтическое лечение // Бюллетень медицинских интернет-конференций, vol. 5, no. 10, 2015, pp. 1257-1258.
- Юсупова Л.Г. Основы критериев качества диагностики и лечения гингивита // Казанский медицинский журнал, vol. 87, no. 5, 2006.






