Журнал "Медицинский совет" №10/2023
DOI: 10.21518/ms2023-195
О.И. Игнатьева1, https://orcid.org/0000-0002-4058-291X
В.Ф. Павелкина1, https://orcid.org/0000-0001-9582-9986
В.Н. Игнатьев1, https://orcid.org/0000-0001-5522-0359
А.А. Еровиченков2, https://orcid.org/0000-0002-5087-6946
1 Национальный исследовательский Мордовский государственный университет имени Н.П. Огарева; 430005, Россия, Республика Мордовия, Саранск, ул. Большевистская, д. 68
2 Федеральный научный центр исследований и разработки иммунобиологических препаратов им. М.П. Чумакова РАН (Институт полиомиелита); 117218, Россия, Москва, ул. Кржижановского, д. 29, корп. 5
Введение. В настоящее время обозначены наиболее важные проблемы клинической характеристики и своевременной диагностики новой коронавирусной инфекции COVID-19. В отечественной системе здравоохранения выявление и лечение пациентов с COVID-19 проводится в соответствии с временными методическими рекомендациями «Профилактика, диагностика и лечение новой коронавирусной инфекции». Основные клинические ее проявления характеризуются типичными симптомами острого респираторного вирусного заболевания: подъемом температуры тела, сухим кашлем, заложенностью носа, головной болью и др.
Цель. Изучить характер общеинфекционных и неврологических клинических проявлений новой коронавирусной инфекции COVID-19, ассоциированной с дельта-штаммом коронавируса SARS-CoV-2, при среднетяжелом и тяжелом течении.
Материалы и методы. Нами проанализировано течение заболевания у 50 пациентов, получавших стационарное лечение в ковидном госпитале г. Саранска. Использовались опросники для анализа жалоб и анамнеза болезни, данные медицинских карт стационарного больного. Для оценки интенсивности неспецифических неврологических нарушений, снижения обоняния, вкуса и слуха использовалась визуально-аналоговая шкала (ВАШ), где 0 баллов – отсутствие неврологического нарушения, 10 баллов – выраженное нарушение. Представленные данные позволили провести анализ общеинфекционных, неспецифических и специфических неврологических проявлений новой коронавирусной инфекции COVID-19 в остром периоде у пациентов со среднетяжелым и тяжелым течением, выявить их особенности.
Результаты. При среднетяжелом течении заболевания преобладали характерные симптомы респираторной инфекции в сочетании со снижением настроения и тревожностью. Из неспецифических неврологических нарушений беспокоили нарушения сна, головокружение; из специфических проявлений превалировало нарушение обоняния и вкуса. При тяжелом течении к вышеупомянутым симптомам присоединялись миалгии, головная боль, одышка и чувство нехватки воздуха, желудочно-кишечные нарушения.
Выводы. Тяжесть течения коронавирусной инфекции COVID-19, ассоциированной с дельта-штаммом коронавируса SARS-CoV-2, определяется степенью выраженности общеинфекционных проявлений, вовлечением нижних дыхательных путей, желудочно-кишечными расстройствами.
Для цитирования
: Игнатьева О.И., Павелкина В.Ф., Игнатьев В.Н., Еровиченков А.А. Общеинфекционные и неврологические проявления новой коронавирусной инфекции COVID-19. Медицинский совет. 2023;https://doi.org/10.21518/ms2023-195.
Конфликт интересов: автор заявляет об отсутствии конфликта интересов.
General infectious and neurological manifestations of new coronavirus infection COVID-19
Olga I. Ignatieva1, https://orcid.org/0000-0002-4058-291X
Vera F. Pavelkina1, https://orcid.org/0000-0001-9582-9986
Vladimir N. Ignatiev1, https://orcid.org/0000-0001-5522-0359
Alexander А. Erovichenkov2, https://orcid.org/0000-0002-5087-6946
1 National Research Ogarev Mordovia State University; 68, Bolshevistskaya St., Saransk, Republic of Mordovia, 430005, Russia
2 Chumakov Federal Scientific Center for Research and Development of Immunobiological Drugs of the Russian Academy of Sciences (Polio Institute); 29, Bldg. 5, Krzhizhanovsky St., Moscow, 117218, Russia
Introduction. The most important problems of clinical characterization and timely diagnosis of a new coronavirus infection COVID-19 have been identified. The detection and treatment of patients with COVID-19 in the domestic health care system are carried out according to the Provisional Methodical Recommendations “Prevention, Diagnostics and Treatment of New Coronavirus Infection”. Its basic clinical manifestations are characterized by typical symptoms of acute respiratory viral disease: fever, dry cough, stuffy nose, headache, etc.
Objective. To study the nature of clinical manifestations of new coronavirus infection COVID-19, associated with delta strain of SARS-CoV-2 coronavirus with moderate and severe course.
Materials and methods. We analyzed the course of the disease in 50 patients treated as inpatients at Saransk Covid Hospital. Questionnaires to analyze complaints and anamnesis of diseases, data of medical records of in-patients were used. We used visual analog scale (VAS) to estimate the intensity of non-specific neurological disturbances, decreased sense of smell, taste and hearing, where 0 point means no neurological disturbance, 10 points — expressed disturbance. The presented data allowed to analyze the general, nonspecific and specific neurological manifestations of the new coronavirus infection COVID-19 in the acute period in patients with moderate and severe course and to reveal their peculiarities.
Results. At a moderately severe course of the disease, the characteristic symptoms of respiratory infection in combination with depressed mood and anxiety predominated. Of nonspecific neurological disorders, sleep disturbances, dizziness, and of specific manifestations, impaired sense of smell and taste prevailed. At a severe course the above symptoms were joined by myalgia, headache, dyspnea and shortness of breath, gastrointestinal disorders.
Conclusions. The severity of the course of COVID-19 coronavirus infection, associated with the delta strain of SARS-CoV-2 coronavirus, is determined by the severity of the generalized manifestations, involvement of the lower respiratory tract, gastrointestinal disorders.
For citation: Ignatieva O.I., Pavelkina V.F., Ignatiev V.N., Erovichenkov A.A. General infectious and neurological manifestations of new coronavirus infection COVID-19. Meditsinskiy Sovet. 2023;17(10): (In Russ.) https://doi.org/10.21518/ms2023-195.
Conflict of interest: the author declares no conflict of interest.
Введение
Новая коронавирусная инфекция COVID-19 является наиболее актуальной проблемой современной медицины. Прогрессирование пандемии сопровождается не только мутацией вируса, но и некоторым изменением клинических проявлений [1, 2]. В настоящее время в мире насчитается свыше 360 млн человек, перенесших данное заболевание, в Российской Федерации – более 11 млн.
Патогенез COVID-19 предполагает два пути попадания в клетку: местом прикрепления вируса служит рецептор к ангиотензинпревращающему ферменту 2 (АПФ2) или трансмембранный гликопротеин CD147. S-белок короны вирусов по своей структуре имитирует АПФ2, благодаря этому вирусные частицы успешно связываются с его рецепторами (их больше всего на поверхности клеток легких – альвеолоцитов), после чего впрыскивают свою РНК внутрь клетки. При использовании трансмембранного гликопротеина CD147 механизм проникновения в клетку такой же, как и при проникновении через АПФ2. Попав в клетку, РНК запускает процесс репликации вируса. В отличие от других патогенных коронавирусов, вызывающих сезонное ОРВИ, SARS-CoV-2 реплицируется в верхних дыхательных путях без выраженной клинической картины [3, 4].
Распространившийся в России весной 2021 г. штамм SARS-CoV-2 «дельта плюс» имеет мутацию в спайковом белке шипа вируса, в результате которой вирус быстрее связывается с клетками легких человека. Распространение вируса происходит в разных возрастных группах, включая лиц от 12 до 20 лет, чего не наблюдалось в первую волну пандемии. Инкубационный период может составлять всего 1–3 дня. Также отмечается повышенная по сравнению с другими штаммами вирусная нагрузка. Период выведения возбудителя из организма составляет 13–15 дней, в то время как для других штаммов он составляет 7–9 дней [3, 5, 6].
Анализ течения болезни в крупных когортах пациентов, инфицированных SARS-CoV-2, показывает, что в большинстве случаев (около 80%) заболевание протекает в бессимптомной, малосимптомной (легкой) или среднетяжелой и тяжелой форме острого катарального заболевания верхних дыхательных путей. Возникают характерные проявления острого респираторного заболевания: повышение температуры тела, утомляемость и сухой кашель; могут отмечаться различные боли, заложенность носа, насморк, фарингит или диарея [7, 8].
В остром периоде заболевания при наличии сухого кашля, лихорадки, дыхательной недостаточности больные предъявляют жалобы на подавленность, утомляемость, упадок сил, снижение активности, невозможность сосредоточения, нарастающую тревогу, ощущение стягивания, болезненность мышц, головную боль без тошноты, рвоты, несистемное головокружение, неустойчивость при ходьбе, расстройство обоняния, вкуса [3].
Клинические проявления при COVID-19 варьируют по степени выраженности от минимальных до выраженных, наиболее часто диагностируются умеренные. Важным направлением является своевременное выявление пациентов с начальными проявлениями новой коронавирусной инфекции, их изоляция и раннее начало лечения, вследствие чего прерывается эпидемиологическая цепочка ее дальнейшего распространения. Это обусловливает также повышение эффективности терапии пациентов с тяжелыми формами, которая не всегда достигает желаемого эффекта [9–12].
Тяжелое течение заболевания наблюдается примерно у 15% пациентов, которое сопровождается поражением легких (пневмонией) с дыхательной недостаточностью, но чаще заканчивается выздоровлением. Наконец, приблизительно в 5% случаев прогрессирование заболевания достигает критической глубины из-за поражения не только легких, но и других органов с развитием их функциональной недостаточности и крайне высоким риском смерти (около 50%) [13–17].
Основными факторами риска развития тяжелых форм COVID-19 являются сопутствующие заболевания: сахарный диабет, ишемическая болезнь сердца, гипертоническая болезнь, бронхиальная астма и хроническое обструктивное заболевание легких, деменция [3, 5, 15–19].
Все больше внимания уделяется неврологическим проявлениям новой коронавирусной инфекции. Основной путь проникновения вируса SARS-CoV2 в центральную нервную систему (ЦНС) – нейрональный. Вероятно, вирус мигрирует, заражая сенсорные и двигательные нервные окончания, путем ретроградного транспорта за счет моторных белков – динеина и кинезина. Удачной анатомической локализацией обладают обонятельные нервы и обонятельные луковицы в полости носа и переднего мозга, которые превращаются в эффективный транспортный канал между эпителием носа и ЦНС. При этом не исключается проникновение вируса в ЦНС через системный кровоток и его прохождение через гематоэнцефалический барьер [9, 20].
Все встречавшиеся в практике поражения нервной системы, вызванные COVID-19, можно разделить на группы: проявления со стороны ЦНС (головная боль и головокружение, острое нарушение мозгового кровообращения (ОНМК), энцефалопатия, энцефалит, острый миелит и др.), поражения со стороны периферической нервной системы (аносмия, агевзия, синдром Гийена – Барре и др.), поражение скелетных мышц (миопатии), изменение течения неврологических заболеваний на фоне инфекции [9, 20, 21].
По данным литературы, клинические проявления со стороны нервной системы при среднетяжелом и тяжелом течении характеризуются преобладаем неспецифических проявлений в виде головной боли, головокружения и специфических – нарушения обоняния и вкуса [22].
Особенности коагулопатии при тяжелом течении коронавирусной инфекции создают условия для развития ОНМК, в основе которых лежит тромботическая окклюзия крупной артерии, не связанная с атеротромбозом, – развивается COVID-зависимый ишемический инсульт [9, 20, 23]. По данным международного наблюдательного ретроспективного исследования, частота инсультов составила 1,48% на 119 967 госпитализаций COVID-19 [24]. С инсультами может быть связано развитие спутанности и потери сознания у 8–15% больных. Эти симптомы могут быть обусловлены также и регионарным воспалением, венозным застоем, отеком, гипоксией мозга, повышением интракраниального давления, возникновением эпилептического статуса [25, 26].
Целью настоящего исследования являлось изучение общеинфекционных и неврологических клинических проявлений новой коронавирусной инфекции COVID-19, ассоциированной с дельта-штаммом коронавируса SARS-CoV-2, при среднетяжелом и тяжелом течении.
Материалы и методы
Проанализировано течение заболевания у 50 пациентов со среднетяжелым и тяжелым течением COVID-19, получавших стационарное лечение в ковидном госпитале в период с июня по сентябрь 2021 г., не требовавших круглосуточного наблюдения реаниматологом. В исследование вошли 17 мужчин в возрасте от 22 до 63 лет с поражением легочной ткани от 25 до 60% и 33 женщины от 23 до 72 лет с поражением легких по КТ от 10 до 75%. По степени тяжести наблюдали 27 (54%) пациентов со среднетяжелым течением, 23 (46%) – с тяжелым. Диагноз был верифицирован методом полимеразной цепной реакции (ПЦР) с определением РНК вируса в мазке из носоглотки у 100% больных. Среднетяжелое течение соответствовало критериям: повышение температуры тела > 38 °C, ЧДД > 22/мин, одышка при физических нагрузках, изменения при КТ 1–2, SpO2 < 95%, СРБ сыворотки крови > 10 мг/л. Тяжелое течение соответствовало признакам в виде: ЧДД > 30/мин, SpO2 ≤ 93%, нестабильная гемодинамика (систолическое АД менее 90 мм рт. ст. или диастолическое АД менее 60 мм рт. ст., диурез менее 20 мл/ч), изменения в легких при КТ 3–4, лактат артериальной крови > 2 ммоль/л.
Использовались опросники для анализа жалоб и анамнеза болезни, медицинские карты стационарного больного. Для оценки интенсивности неспецифических неврологических нарушений, снижения обоняния, вкуса и слуха использовалась ВАШ, где 0 баллов – отсутствие неврологического нарушения, 10 баллов – выраженное нарушение.
Числовые показатели описывали, учитывая частоту того или иного признака. Частотные признаки (число лиц с наличием или отсутствием признака) выражали в абсолютных цифрах и процентах.
Результаты
При сборе эпидемиологического анамнеза установлено, что в 70% случаев больные с COVID-19 до начала заболевания имели контакт с больными родственниками. Инкубационный период составлял от 2 до 10 сут., в среднем 3–4 дня.
В анамнезе у пациентов были перенесенные детские инфекции, чаще ветряная оспа, а также сезонные ОРВИ (1–2 раза в год у 44 человек – 88%; 3–4 раза в год у 6 пациентов – 12%). У пациентов среднетяжелого течения сопутствующая патология выявлена в 74% (гипертоническая болезнь – 67%, сахарный диабет – 15%, ожирение – 15%); у больных с тяжелой формой – в 100% (гипертоническая болезнь – 87%, сахарный диабет – 52%, ожирение – 35%).
В подавляющем большинстве случаев (80%) пациенты поступили на стационарное лечение на 7–8-й день заболевания в связи с нарастанием температуры тела до фебрильных цифр и/или появлением одышки.
В начале заболевания все пациенты (100%) отмечали общеинфекционные проявления, которые соответствовали симптомам ОРВИ. Наблюдались повышение температуры тела до субфебрильных цифр, общая слабость, которую характеризовали как «выраженную» с ограничением функции передвижения (табл.).
Среди общеинфекционных симптомов миалгия занимала второе место по частоте (80%) и составила 100% у тяжелых пациентов и 63% – у среднетяжелых. Боль локализовалась чаще в продольных мышцах спины на уровне грудного и поясничного отделов позвоночника, в икроножных мышцах. Головная боль в дебюте заболевания беспокоила 26 заболевших лиц (74% у тяжелых и 22% у среднетяжелых больных), появлялась на 1–2-й или 4–5-й день. Степень ее интенсивности по ВАШ варьировалась от 5 до 8 баллов, длительность симптома составила 5 дней.
Таблица. Клинические проявления COVID-19
| Симптомы |
Всего (n = 50) |
Среднетяжелое
течение (n = 27) |
Тяжелое течение (n = 23) |
|||
| абс. число | % | абс. число | % | абс. число | % | |
| Общеинфекционные | ||||||
|
Повышение температуры тела |
50 | 100 | 27 | 100 | 23 | 100 |
|
Общая слабость |
50 | 100 | 27 | 100 | 23 | 100 |
|
Миалгия |
40 | 80 | 17 | 63 | 23 | 100 |
|
Головная боль |
26 | 52 | 6 | 22 | 20 | 74 |
| На уровне верхних дыхательных путей | ||||||
|
Боль в горле |
17 | 34 | 9 | 33 | 8 | 35 |
|
Сухость полости носа |
15 | 30 | 8 | 30 | 7 | 30 |
|
Заложенность носа |
13 | 26 | 6 | 22 | 7 | 30 |
|
Заложенность ушей |
12 | 24 | 6 | 22 | 6 | 26 |
|
Насморк |
12 | 24 | 6 | 22 | 6 | 26 |
| На уровне нижних дыхательных путей | ||||||
|
Сухой кашель + затрудненное дыхание + заложенность в грудной клетке |
50 | 100 | 27 | 100 | 21 | 100 |
|
Одышка + чувство нехватки воздуха |
40 | 80 | 17 | 63 | 23 | 100 |
| Глазные | ||||||
|
Слезотечение |
11 | 22 | 11 | 41 | - | - |
|
Светобоязнь |
5 | 10 | 5 | 19 | - | - |
| Кожные | ||||||
|
Сыпь на коже |
4 | 8 | 4 | 15 | - | - |
| Желудочно-кишечные | ||||||
|
Диарея |
16 | 32 | 4 | 15 | 12 | 52 |
|
Тошнота/рвота |
16 | 32 | 4 | 15 | 12 | 52 |
|
Боль в животе |
14 | 28 | 2 | 7 | 12 | 52 |
| Неспецифические неврологические | ||||||
|
Инсомния |
50 | 100 | 27 | 100 | 23 | 100 |
|
Головокружение |
21 | 42 | 8 | 30 | 13 | 57 |
|
Шум в голове |
16 | 32 | - | - | 16 | 70 |
|
Шум в голове + звон в ушах |
4 | 8 | - | - | 4 | 17 |
| Психопатологические | ||||||
|
Снижение настроения, тревожность |
40 | 80 | 21 | 78 | 19 | 82 |
|
Немотивированное снижение настроения |
24 | 48 | 13 | 48 | 11 | 48 |
|
Суицидальные мысли |
2 | 4 | - | - | 2 | 9 |
| Специфические неврологические | ||||||
|
Гипосмия |
33 | 66 | 18 | 67 | 15 | 65 |
|
Гипогевзия |
31 | 62 | 17 | 63 | 14 | 61 |
|
Гипоакузия |
10 | 20 | 5 | 19 | 5 | 22 |
Нередко отмечались клинические проявления со стороны верхних дыхательных путей. Боль в горле не зависела от степени тяжести. Ее констатировали 17 больных (34%), появление симптома отмечалось на 1–5-й день заболевания, чаще на 1–2-й день, купировалась она самостоятельно через 3–5 дней. Сухость полости носа отметили 15 больных (30%), возникала на 2–3-й день и сохранялась 2–5 дней. На заложенность носа указывали 13 пациентов (26%); появление симптома связывали с 1–5-м днем заболевания, продолжительность составила 3–5 дней. Заложенность ушей отметили 12 человек (24%). Обнаруживался этот симптом на 4-й день и длился 5–6 дней. У одной из пациенток с тяжелым течением наблюдалась заложенность ушей, которая началась со 2-го дня заболевания и сохранялась в течение 14 дней.
Насморк наблюдался у 12 больных (24%), у 10 пациентов сочетался с заложенностью носа и ушей. Появление симптома констатировали на 1–2-й день, продолжительность его была 3–5 дней. Вышеуказанные симптомы не зависели от степени тяжести.
Поражение нижних дыхательных путей проявлялось у всех пациентов (100%) кашлем, затрудненным дыханием, заложенностью в грудной клетке. У 80% (у всех с тяжелым течением, у 17 – при среднетяжелом) больных респираторные нарушения сопровождались одышкой, чувством «нехватки воздуха». По данным КТ легких выявлялась внегоспитальная двусторонняя полисегментарная вирусная пневмония, высокой вероятности COVID-19 – в 100% случаев. Объем поражения легочной ткани при среднетяжелом течении составил от 35 до 50%, при тяжелом – от 60 до 75%.
Глазная симптоматика характеризовалась слезотечением и светобоязнью в группе со среднетяжелым течением. Слезотечение было у 11 больных (22%); данный симптом регистрировался на 1–2-й день, продолжительность составила 4–5 дней, купировался самостоятельно. Этот симптом в сочетании со светобоязнью отмечали 3 человека. Светобоязнь без слезотечения беспокоила 5 больных (10%), появлялась на 2–3-й день, продолжительность составила 1–4 дней. По данным различных исследований, поражение глаз при коронавирусной инфекции протекает с клиническими признаками конъюнктивита в виде гиперемии слизистой, слезотечения, светобоязни, боли в глазах, хемоза.
Клинические наблюдения за больными COVID-19 показали, что возможно развитие кожных проявлений, связанных с этим заболеванием. Сыпь на коже без зуда отметили 4 человека (8%) со среднетяжелым течением, появлялась она на 4–14-й день, сохранялась 2–3 дня. Очаги беловатого или розоватого цвета сыпи, напоминающей крапивницу, располагались преимущественно на теле и ладонях, в межпальцевых промежутках. Сыпь исчезала самостоятельно, без лечения.
Течение заболевания сопровождалось развитием симптоматики со стороны желудочно-кишечного тракта (ЖКТ). Диарея наблюдалась у 16 пациентов (32%), преимущественно при тяжелом течении (52%), у 11 из них до приема антибиотиков. Жидкий стул появлялся на 2–5-й день заболевания продолжительностью до 4–7 дней. У двух больных отмечалось преходящее нарушение стула в течение дня, у одной пациентки диарея сохранялась 12 дней. Тошнота, не связанная с приемом пищи или лекарственных препаратов, беспокоила 16 человек (32%). Начало симптома констатировали на 2–3-й день заболевания, продолжительность его составляла в среднем 2 дня. На тошноту и рвоту указывали 6 человек, рвоту без предшествующей тошноты – 1. Боль в животе (без острой хирургической патологии) наблюдалась у 14 больных (28%), преимущественно с тяжелым течением (52%), в сочетании с рвотой – у 3 человек. Ранее немотивированного появления болей в животе пациенты не отмечали. Начиналась боль на 2–5-й день заболевания, продолжительность ее составила от 3 до 5 дней.
У всех 50 пациентов отмечались неспецифические неврологические нарушения различной степени интенсивности и проявления. Самым частым симптомом была инсомния (нарушения процесса засыпания, прерывистый сон, раннее пробуждение) – у 100%. Рядом авторов показано различное влияние коронавируса (ковид-ассоциированного стресса) на нарушения сна пациентов и их психическое здоровье. Распространенность нарушений сна широко варьировалась по результатам одних авторов от 2,3 до 76,6%.
Вторым по частоте среди неспецифических неврологических нарушений регистрировалось головокружение несистемного характера с появлением неустойчивости и пошатывания при ходьбе и обнаруживалось у 21 человека (42%), преимущественно у лиц с тяжелым течением (57%). Головокружение чаще начиналось с первого дня болезни, степень интенсивности которого по ВАШ составляла от 3 до 9 баллов, чаще 3–6, продолжительностью 1–4 дня. Более длительное головокружение в сочетании со значительной общей слабостью приводило к нарушению передвижения.
Среди неспецифических неврологических проявлений при тяжелом течении часто беспокоили шум в голове, у некоторых – в сочетании со звоном в ушах выраженной степени. В этой же группе были выявлены пациенты со снижением настроения, сопровождающимся суицидальными мыслями. Шум в голове наблюдался у 16 пациентов, начинался на 1–3-й день заболевания, степень интенсивности в среднем составила 4–6 баллов, продолжительность 5–6 дней. У 2 больных отмечался шум по типу «нестерпимого» выраженностью 9–10 баллов, у одной пациентки – в сочетании с «нежеланием жить». Шум в голове в сочетании со звоном в ушах наблюдался у 4 больных (8%). Этот симптом появлялся на 1–2-й день интенсивностью от 4 до 10 баллов по ВАШ, продолжительностью от 5 до 14 дней. На «нестерпимый» звон в ушах (10 баллов по ВАШ) в сочетании с «нестерпимым» шумом в голове указывал один пациент.
В результате заболевания COVID-19 возможно развитие психопатологических проявлений. Так, снижение настроения и тревожность наблюдались у 40 пациентов (80%) и не зависели от степени тяжести, причем немотивированное снижение настроения заметили 24 человека (48%). В 60% случаев манифестация симптомов отмечалась с первого дня заболевания, когда диагноз COVID-19 был обоснован только клинически. Остальные больные наблюдали снижение настроения и тревожность уже после подтверждения диагноза. Интенсивность проявлений данных симптомов варьировалась на уровне 4–5 баллов. У двух человек с высоким уровнем тревожности (10 баллов по ВАШ) периодически возникали навязчивые мысли о нежелании жить и суициде, при этом они с трудом могли переключить внимание на что-то другое. Обе больные – женщины пожилого возраста с тяжелым течением болезни. Продолжительность этого состояния была от 7 до 10 дней. У одной из пациенток (женщина средних лет с тяжелым течением заболевания) отмечено неоднократное проявление аутоскопических галлюцинаций, которые описаны как «я вижу себя со стороны», «я стою в полуметре от себя».
Поражение нервной системы у пациентов характеризовалось патологией периферической нервной системы, случаев ОНМК не зафиксировано. Из специфических неврологических нарушений обнаруживалось снижение функций нескольких черепных нервов (рис.). Гипосмия наблюдалась у 33 человек (66%) одинаково часто при среднетяжелом и тяжелом течении. Появление гипосмии манифестировало со 2–3-го дня от начала заболевания с интенсивностью 1–2 балла по ВАШ, улучшение функции начиналось с 10–14-го дня заболевания; отсутствие динамики в эти сроки отмечалось у лиц с тяжелым течением болезни.
Нарушение вкуса по типу гипогевзии фиксировалось у 31 человека (62%), независимо от тяжести течения, на 2–3-й день от манифестации коронавирусной инфекции с интенсивностью 5–6 баллов и продолжительностью 7–12 дней. Больные делали акцент на то, что еда становилась безвкусной, будто резиновой.
Рисунок. Специфические неврологические проявления
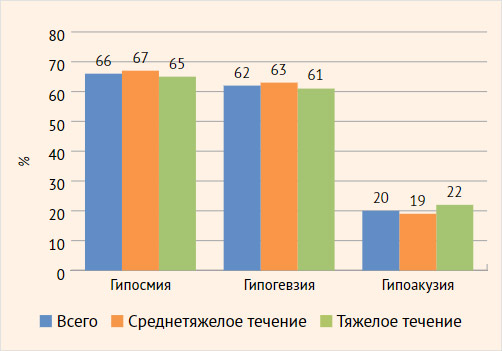
В результате повреждения вирусной инфекцией SARS-CoV-2 нервной ткани возможно развитие нейропатии слухового нерва, сопровождающейся гипоакузией, с возможным развитием глухоты. Нарушение слуха в нашей выборке было у 10 больных (20%), одинаково часто в обеих группах. Гипоакузия появлялась на 3–8-й день заболевания с интенсивностью от 3 до 8 баллов по ВАШ и продолжительностью до 8 дней. В доступных литературных источниках не найдены данные по распространенности данного симптома при COVID-19.
Целью настоящего исследования являлось изучение общеинфекционных и неврологических клинических проявлений новой коронавирусной инфекции COVID-19, ассоциированной с дельта-штаммом коронавируса SARS-CoV-2, при среднетяжелом и тяжелом течении. Инкубационный период составил в среднем 3–4 дня; большинство больных имели контакт с родственниками. На стационарное лечение пациенты поступали к концу первой недели заболевания в связи с нарастанием общеинфекционных проявлений. Основными факторами риска развития тяжелых форм COVID-19 явились такие сопутствующие заболевания, как сахарный диабет, гипертоническая болезнь и ожирение.
По данным литературы, клинические проявления COVID-19, вызванной дельта-штаммом коронавируса SARS-CoV-2, при среднетяжелом и тяжелом течении в начале заболевания характеризуются общеинфекционными симптомами новой коронавирусной инфекции с присоединением в последующем поражения нижних дыхательных путей. Вовлечение в патологический процесс легких является наиболее частым серьезным проявлением инфекционного процесса; примерно у 15% пациентов наблюдается тяжелое течение заболевания, которое сопровождается поражением легких (пневмонией) с дыхательной недостаточностью [3, 6].
В нашем исследовании при среднетяжелом и тяжелом течении болезни в дебюте также превалировали проявления респираторной инфекции (повышение температуры тела до субфебрильных цифр, общая слабость, миалгия) в сочетании с симптомами поражения верхних дыхательных путей, а также сухого кашля, затрудненного дыхания и заложенности в грудной клетке. По данным литературных источников, удельный вес миалгий и утомляемости у госпитализированных пациентов в зависимости от возраста и выраженности респираторного синдрома составляет от 14,4 до 100%, головной боли – 3,4–41% [27, 28]. В острый период инфекции у большинства пациентов цефалгия может рассматриваться как головная боль, связанная с острой вирусной инфекцией [29]. У пациентов с тяжелым течением уже в дебюте заболевания присоединялись головная боль и миалгия, преобладало поражение нижних дыхательных путей, сопровождающееся одышкой и чувством «нехватки воздуха». Наши данные согласуются с результатами других исследователей, которые также отмечают появление першения или боли в горле, заложенность носа, ушей и/или насморка при разном течении заболевания [3, 30].
В группе со среднетяжелым течением отмечены случаи глазных и кожных нарушений. Распространенность коронавирусных глазных проявлений составляет, по разным данным, от 0,8 до 32%, чаще среди пациентов с тяжелым течением (2,3%) заболевания [12]. Имеется ряд клинических наблюдений, описывающих дерматозы и кожные сыпи при COVID-19: ангииты кожи, папулосквамозные сыпи и розовый лишай, кореподобные сыпи и инфекционные эритемы, папуловезикулезные высыпания, токсидермии, крапивница. Встречаемость кожных проявлений, по данным разных авторов, составляет от 3 до 20% [3, 6].
Клиническими наблюдениями других авторов установлено, что на фоне развития COVID-19 появляются диарея и другие симптомы, свойственные вирусным поражениям кишечника. Это связано с тем, что тонкая кишка также содержит большое количество АПФ2-рецепторов в мембране энтероцита и может вовлекаться в процесс, являясь входными воротами или депо SARS-CoV-2. По данным этих исследователей, желудочно-кишечные проявления встречаются достаточно часто: тошнота/рвота – у 16% пациентов, абдоминальная боль – у 12% больных, диарея – в 31% случаев [3, 11]. В группе наших больных при тяжелом течении в развернутой клинической картине в три раза чаще наблюдались желудочно-кишечные (тошнота/рвота, абдоминальная боль, диарея), чем в группе со среднетяжелым проявлением, заболевания.
Из неспецифических неврологических нарушений у всех пациентов наблюдались нарушения сна, при тяжелом течении COVID-19 чаще беспокоило головокружение. По данным других исследователей, удельный вес инсомнии составляет 30,5% [27, 28]. Увеличение распространенности нарушений сна, наблюдаемое в условиях пандемии новой коронавирусной инфекции, имеет комплексную природу и включает в себя как непосредственно связанные с заболеванием факторы, так и изменение внешних условий: изменение стиля жизни в условиях самоизоляции, снижение физической активности, нарушение гигиены сна, повышение уровня стресса в связи с угрозой жизни и здоровью [31]. Головокружение при COVID-19 развивается на фоне гипоксического состояния в острый период интоксикации. Выраженность и продолжительность его зависят также от сопутствующей неврологической патологии, в частности от наличия повышенного внутричерепного давления, хронической вертебробазилярной недостаточности, гипертонической или диабетической макро- и микроангиопатии и пр. В литературных источниках указано, что головокружение в общесоматической практике является одной из самых частых причин обращения в систему первичной медицинской помощи: при данном заболевании оно встречается в 7–9% случаях [27, 28, 32]. В этой же группе отмечены шум в голове, звон в ушах. По мнению ряда авторов, шум в голове и звон в ушах могут являться признаком поражения церебральных сосудов на фоне вирусной инфекции. С развитием гипоксии связана гибель клеток головного мозга и возникновение неврологических заболеваний. Чем продолжительнее и тяжелее кислородное голодание, тем более выражены неврологические проявления [9, 20, 22].
Согласно литературным данным, значительный уровень стресса наблюдается в период заболевания, особенно у старшего контингента. У 50% заболевших лиц COVID-19 наблюдается депрессия, 55% – тревожность, около 70% − психосоматическая симптоматика. Пациенты с положительным ПЦР-тестом имели более серьезную степень депрессии, а у больных с отрицательным ПЦР-тестом наблюдалось больше соматических симптомов: 67,92% этих же пациентов страдали от бессонницы, примерно 25% имели суицидальные мысли [22]. Психопатологические (снижение настроения, тревожность, мысли о суициде) проявления в группе подтверждают эти данные.
За счет прямого поражения SARS-CoV2 периферической нервной системы у пациентов в группе со среднетяжелым и тяжелым течением наблюдались выраженные нарушения обоняния и вкуса, которые снижали качество жизни; отмечены случаи снижения слуха. Известно, что диссеминация SARS-CoV-2 из системного кровотока или через пластинку решетчатой кости может привести к поражению головного мозга [21]. Изменение обоняния (аносмия) у больных на ранней стадии заболевания может свидетельствовать как о поражении ЦНС вирусом, проникающим через обонятельный нерв, так и о морфологически продемонстрированном вирусном поражении клеток слизистой оболочки носа, не исключена роль васкулита [1, 9, 20, 22]. По данным отдельных авторов, удельный вес нарушений обоняния и вкуса составляет 19,7% (гипосмии – 1,8–30,0%; гипогевзии – 5,6%, дисгевзии – 8,5%; агевзии – 1,7%) [27, 28]. Другие исследователи указывают появление гипосмии в разгар болезни в 89%, гипогевзии – в 74% случаях легкого и среднетяжелого течения COVID-19 [19]. Вышеуказанные неврологические нарушения при отсутствии положительной динамики требуют нейропротекторной терапии на разных этапах реабилитации [23].
Выводы
Таким образом, инфекция, вызванная дельта-штаммом коронавируса SARS-CoV-2, в целом характеризуется более коротким инкубационным периодом, разнообразными клиническими проявлениями, сопровождается развитием значительного числа тяжелых случаев с поражением нижних дыхательных путей, большей частотой головной боли, миалгии, желудочно-кишечных расстройств, гипосмии и гипогевзии, что отмечено в других исследованиях [33]. Анализ клинических проявлений заболевания в зависимости от степени тяжести позволит улучшить их диагностику и лечение, прогнозировать исход. Своевременную медикаментозную коррекцию, направленную на снижение выраженности неспецифических и специфических клинических проявлений, в первую очередь со стороны нервной системы, следует рассматривать как необходимый компонент терапии. Учитывая сроки купирования некоторых симптомов COVID-19, целесообразными видятся длительные курсы реабилитации. Проведение дальнейших исследований, направленных на изучение особенностей течения новой коронавирусной инфекции, представляется актуальной научно-практической задачей.
1 FDA advises patients on use of non-steroidal anti-inflammatory drugs (NSAIDs) for COVID-19. Available at: https://www.fda.gov/.
Список литературы / References
- Новикова И.А. Генетическая характеристика вируса SARS-CoV-2. Живые и биокосные системы. 2021;(35). Режим доступа: https://jbks.ru/archive/issue-35/article-4.
- Болдырева М.Н. Вирус SARS-CoV-2 и другие эпидемические коронавирусы: патогенетические и генетические факторы развития инфекций. Иммунология. 2020;41(3):197-205. https://doi.org/10.33029/0206-4952-2020-41-3-197-205.
- Баклаушев В.П., Кулемзин С.В., Горчаков А.А., Юсубалиева Г.М., Лесняк В.Н., Сотникова А.Г. COVID- 19. Этиология, патогенез, диагностика и лечение. Клиническая практика. 2020;11(11):7-20. https://doi.org/10.17816/clinpract26339.
- Рева И.В., Ямамото Т., Гордзиевская К.В., Рассказова М.Е., Вершинина С.С., Фисенко А.Ю. и др. Патогенез коронавирусной болезни 2019 (COVID- 19), вызванной severe аcute respiratory syndrome coronavirus (SARS COV-2). Международный журнал прикладных и фундаментальных исследований. 2020;(9):23-29. https://doi.org/10.17513/mjpfi.13122.
- Бойцов С.А., Погосова Н.В., Палеев Ф.Н., Ежов М.В., Комаров А.Л., Певзнер Д.В. и др. Клиническая картина и факторы, ассоциированные с неблагоприятными исходами у госпитализированных пациентов с новой коронавирусной инфекцией COVID- 19. Кардиология. 2021;61(2):4-14. https://doi.org/10.18087/cardio.2021.2.n1532.
- ХирмаоV.N. COVID- 19 as a systemic disease. Clinical Pharmacology and Therapy. 2021;(1):5-14. (In Russ.) https://doi.org/10.32756/0869-54902021-1-5-15.
- Zhu J., Zhong Z., Ji P., Li H., Li B., Pang J. et al. Clinicopathological characteristics of 8697 patients with COVID-1 9 in China: a meta-analysis. Fam Med Community Health. 2020;8(2):e000406. https://doi.org/10.1136/fmch2020-000406.
- Никонова А.А., Файзулоев Е.Б., Грачева А.В., Исаков И.Ю., Зверев В.В. Генетическое разнообразие и эволюция биологических свой ств коронавируса SARS-CoV-2 в условиях глобального распространения. Acta Naturae. 2021;13(3):77-89. https://doi.org/10.32607/actanaturae.11337.
- Вой тенков В.В., Екушева Е.В. К вопросу о нейротропности и нейроинвазивности коронавирусов. Клиническая практика. 2020;2(11):81-86. https://doi.org/10.17816/clinpract34890.
- Huang C., Wang Y., Li X., Ren L., Zhao J., Hu Y. et al. Clinical features of patients infected with 2019 novel coronavirus in Wuhan, China. Lancet. 2020;395(10223):497-506. https://doi.org/10.1016/S0140-6736(20)30183-5.
- Саидов С.С., Сметнева Н.С., Давыдова С.С., Калинина Н.Н., Чекальников Д.А. Распространенность симптомов поражения желудочно- кишечного тракта среди клинических проявлений COVID-19. Вестник медицинского института «Реавиз»: Реабилитация, Врач и Здоровье. 2021;51(3):5-12. https://doi.org/10.20340/vmi-rvz.2021.3.COVID.1.
- Газизова И.Р., Дешева Ю.А., Гаврилова Т.В., Черешнев В.А. Распространенность конъюнктивитов у пациентов с новой коронавирусной инфекцией (COVID- 19) и меры профилактики. РМЖ. Клиническая офтальмология. 2020;20(2):92-96. https://doi.org/10.32364/2311-7729-2020-20-2-92-96.
- Биличенко Т.Н. Факторы риска, иммунологические механизмы и биологические маркеры тяжелого течения COVID- 19 (обзор исследований). РМЖ. Медицинское обозрение. 2021;5(5):237-244. https://doi.org/10.32364/2587-6821-2021-5-5-237-244.
- Liang W., Liang H., Ou L., Chen B., Chen A., Li C. et al. Development and Validation of a Clinical Risk Score to Predict the Occurrence of Critical Illness in Hospitalized Patients With COVID- 19. JAMA Intern Med. 2020;180(8):1081-1089. https://doi.org/10.1001/jamainternmed.2020.2033.
- Petrilli C.M., Jones S.A., Yang J., Rajagopalan H., O’Donnell L., Chernyak Y. et al. Factors associated with hospital admission and critical illness among 5279 people with coronavirus disease 2019 in New York City: prospective cohort study. BMJ. 2020;369:1966. https://doi.org/10.1136/bmj.m1966.
- Bertsimas D., Lukin G., Mingardi L., Nohadani O., Orfanoudaki A., Stellato B. et al. COVID- 19 mortality risk assessment: An international multi- center study. PLoS ONE. 2020;15(12):e0243262. https://doi.org/10.1371/journal.pone.0243262.
- Tian W., Jiang W., Yao J., Nicholson C.J., Li R.H., Sigurslid H.H. et al. Predictors of mortality in hospitalized COVID‐19 patients: A systematic review and meta‐analysis. J Med Virol. 2020;92(10):1875-1883. https://doi.org/10.1002/jmv.26050.
- Bode B., Garrett V., Messler J., McFarland R., Crowe J., Booth R. et al. Glycemic Characteristics and Clinical Outcomes of COVID-19 Patients Hospitalized in the United States. J Diabetes Sci Technol. 2020;14(4):813-821. https://doi.org/10.1177/1932296820924469.
- Игнатьев В.Н., Павелкина В.Ф., Малашкина А.С. Структура сопутствующей патологии при тяжелом течении COVID-1 9. В: Игнатьев В.Н. (ред.). Инфекционно- воспалительные заболевания как междисциплинарная проблема: материалы V Межрегиональной научно- практической конференции. Саранск, 20 мая 2021 г. Саранск: Национальный исследовательский Мордовский государственный университет им. Н.П. Огарева; 2021. С. 81-85. Режим доступа: https://elibrary.ru/item.asp?id=46324100&pff=1.
- Гусев Е.И., Мартынов М.Ю., Бойко А.Н., Вознюк И.А., Лащ Н.Ю., Сиверцева С.А. и др. Новая коронавирусная инфекция (COVID-19) и поражение нервной системы: механизмы неврологических расстройств, клинические проявления, организация неврологической помощи. Журнал неврологии и психиатрии им. С.С. Корсакова. 2020;120(6):7-16. https://doi.org/10.17116/jnevro20201200617.
- Белопасов В.В., Яшу Я., Самойлова Е.М., Баклаушев В.П. Поражение нервной системы при СOVID-19. Клиническая практика. 2020;11(2):60-80. https://doi.org/10.17816/clinpract34851.
- Шепелева И.И., Чернышева А.А., Кирьянова Е.М., Сальникова Л.И., Гурина О.И. COVID-1 9: поражение нервной системы и психолого-психиатрические осложнения. Социальная и клиническая психиатрия. 2020;30(4):76-82. Режим доступа: https://psychiatr.ru/magazine/scp/124/1893.
- Демьяновская Е.Г., Крыжановский С.М., Васильев А.С., Шмырев В.И. Неврологические аспекты COVID-19. Тактика ведения пациентов неврологом с учетом эпидемиологической ситуации. Лечащий врач. 2021;(2):54-60. https://doi.org/10.26295/OS.2021.63.96.011.
- Li B., Yang J., Zhao F., Zhi L., Wang X., Liu L. et al. Prevalence and impact of cardiovascular metabolic diseases on COVID- 19 in China. Clin Res Cardiol. 2020;109(5):531-538. https://doi.org/10.1007/s00392-020-01626-9.
- Richardson S., Hirsch J.S., Narasimhan M., Crawford J.M., McGinn T., Davidson K.W. et al. Presenting Characteristics, Comorbidities, and Outcomes Among 5700 Patients Hospitalized With COVID- 19 in the New York City Area. JAMA. 2020;323(20):2052-2059. https://doi.org/10.1001/jama.2020.6775.
- Yang J., Zheng Y., Gou X., Pu K., Chen Z., Guo Q. et al. Prevalence of comorbidities and its effects in patients infected with SARS-CoV-2: a systematic review and meta-analysis. Int J Infect Dis. 2020;94:91-95. https://doi.org/10.1016/j.ijid.2020.03.017.
- Толибов Д.Б., Балахонская А.Н., Игнатьева О.И., Бойнова И.В., Игнатьев В.Н. Ретроспективный анализ постковидных неврологических проявлений у лиц молодого возраста. В: Игнатьев В.Н. (ред.). Инфекционно- воспалительные заболевания как междисциплинарная проблема: материалы V Межрегиональной научно-п рактической конференции. Саранск, 20 мая 2021 г. Саранск: Национальный исследовательский Мордовский государственный университет им. Н.П. Огарева; 2021. С. 172-184. Режим доступа: https://elibrary.ru/item.asp?id=46324116.
- Paranjpe I., Russak A.J., De Freitas J.K., Lala A., Miotto R., Vaid A. et al. Clinical Characteristics of Hospitalized COVID- 19 Patients in New York City. medRxiv. 2020;10(11):e040736. https://doi.org/10.1101/2020.04.19.20062117.
- Табеева Г.Р. Головные боли, ассоциированные с COVID-1 9. Медицинский совет. 2023;17(3):61-67. https://doi.org/10.21518/ms2023-051. Tabeeva G.R. Headaches associated with COVID- 19. Meditsinskiy Sovet. 2023;17(3):61-67. (In Russ.) https://doi.org/10.21518/ms2023-051.
- Балыкова Л.А., Павелкина В.Ф., Амплеева Н.П., Селезнева Н.М. Эффективность этиотропной терапии новой коронавирусной инфекции препаратом Арепливир (фавипиравир) в зависимости от времени начала лечения (клиническое наблюдение). Инфекционные болезни: новости, мнения, обучение. 2020;9(Прил. 3):18-24. Режим доступа: https://infect-dis-journal.ru/en/jarticles_infection/728.html?SSr=180134b1d012ffffffff27c__07e706080c1236-6dd5.
- Спектор Е.Д., Полуэктов М.Г. Психиатрические и неврологические аспекты нарушения сна после перенесенной коронавирусной инфекции (COVID- 19). Медицинский совет. 2022;16(2):70-75. https://doi.org/10.21518/2079-701X-2022-16-2-70-75.
- Есин Р.Г., Хайбуллина Д.Х., Есин О.Р. Головокружение - эффективный подход к лечению и профилактике. Медицинский совет. 2023;17(3):78-83. https://doi.org/10.21518/ms2023-082.
- Горелов А.В., Плоскирева А.А., Музыка А.Д. Эволюция клинико- патогенетических особенностей коронавирусной инфекции COVID- 19. РМЖ. Медицинское обозрение. 2022;6(11):626-634. https://doi.org/10.32364/2587-6821-2022-6-11-626-634.






