
Журнал "Медицинский совет" №8/2021
DOI: 10.21518/2079-701X-2021-8-72-76
Е.И. Касихина1,2, ORCID: 0000-0002-0767-8821
М.Н. Острецова1, ORCID: 0000-0003-3386-1467
Г.П. Терещенко1,2, ORCID: 0000-0001-9643-0440
1 Российский университет дружбы народов; 117198, Россия, Москва, ул. Миклухо-Маклая, д. 6
2 Московский научно-практический центр дерматовенерологии и косметологии; 119071, Россия, Москва, Ленинский проспект, д. 17
Введение. Солитарная мастоцитома – редкий клинический вариант кожного мастоцитоза, дебютирующий у детей грудного и раннего детского возраста. Описание динамики клинической картины в разные возрастные периоды и скорости регресса заболевания отражено в литературе недостаточно.
Цель. Провести ретроспективный анализ клинической картины и сроков регресса солитарной мастоцитомы у детей.
Материалы и методы. Анализ проведен на основании данных 32 детей в возрасте от 3 мес. до 9 лет, находившихся на амбулаторном лечении и наблюдении в ГБУЗ «Московский научно-практический центр дерматовенерологии и косметологии Департамента здравоохранения города Москвы» в период с 2016 по 2020 г. включительно. Сведения о диагнозе получены из медицинской документации.
Результаты и обсуждение. Средний возраст дебюта заболевания составил 2,5 ± 0,7 мес. Солитарная мастоцитома наблюдалась чаще у мальчиков, чем у девочек (1,4:1). У 81,2% детей регресс проявлений солитарной мастоцитомы происходил до 6 лет. У 18,8% детей наблюдался отсроченный регресс высыпаний в возрастном интервале от 6 до 9 лет. Факторами, влияющими на замедленный регресс мастоцитом, являются проблемы с диагностикой заболевания, отсутствие своевременных рекомендаций по уходу и терапевтической коррекции, травматизация элементов. Дерматоскопическое исследование может быть использовано для динамического наблюдения, поскольку паттерны в очагах регресса отличаются от зрелых мастоцитом отсутствием желто-оранжевых областей. Наличие выраженной сетчатой коричневого оттенка пигментной сети на желтом фоне служит признаком активности процесса и поводом для назначения симптоматической медикаментозной терапии.
Заключение. К клиническим особенностям современного течения солитарной мастоцитомы можно отнести тенденцию к множественным высыпаниям, разнообразие локализации и длительно сохраняющуюся позитивность феномена Дарье. Очевидно, что динамическое наблюдение с использованием дерматоскопии и лабораторных методов позволяет контролировать активность процесса и своевременно корректировать медикаментозное лечение. Для профилактики замедленного регресса солитарных мастоцитом следует исключать травматизацию высыпаний любой локализации.
Для цитирования: Касихина Е.И., Острецова М.Н., Терещенко Г.П. Ретроспективный анализ клинического течения и сроков регресса солитарной мастоцитомы у детей. Медицинский совет. 2021;(8):72–76. doi: 10.21518/2079-701X-2021-8-72-76.
Конфликт интересов: авторы заявляют об отсутствии конфликта интересов.
Solitary mastocytoma in children: a retrospective analysis of the clinical course and timing of regression
Elena I. Kasikhina1,2, ORCID: 0000-0002-0767-8821
Maria N. Ostretsova1, ORCID: 0000-0003-3386-1467
Galina P. Tereshchenko1,2, ORCID: 0000-0001-9643-0440
1 Peoples’ Friendship University of Russia; 6, Miklukho-Maklai
St., Moscow, 117198, Russia
2 Moscow Scientific and Practical Center of Dermatovenereology and Cosmetology; 17, Leninskiy Ave., Moscow, 119071, Russia
Introduction. Solitary mastocytoma is a rare clinical variant of cutaneous mastocytosis that makes its debut in infancy and early childhood. Сhanges in clinical manifestations at different ages and the rate of regression of the disease are insufficiently covered in the literature.
Aim. To study the clinical manifestations and timing of regression of solitary mastocytoma in children, through retrospective analysis.
Materials and methods. We retrospectively reviewed data from 32 children aged 3 months to 9 years who were on outpatient treatment and observation at the State Budgetary Healthcare Institution “Moscow Scientific and Practical Center of Dermatovenereology and Cosmetology of Moscow Health Department” in the period from 2016 to 2020 inclusive. Diagnosis information obtained from medical records.
Results and discussion. The average age of disease onset was 2.5 ± 0.7 months. Solitary mastocytoma was observed more often in boys than in girls (1.4:1). In 81.2% of children, solitary mastocytoma clinically regressed before the age of 6 years. Delayed regression of rashes in the age range from 6 to 9 years was observed in 18.8% of children. Late correct diagnosis, lack of timely recommendations for care and treatment, traumatization of elements are factors that slow down the regression of the disease. Dermatoscopic examination can be used for dynamic observation of mastocytoma, since the patterns in the foci of regression differ from mature mastocytomas in the absence of yellow-orange areas. A pronounced brown pigment network on a yellow background can be a sign of the activity of the process and a reason for the appointment of symptomatic therapy.
Conclusion. The clinical features of the modern course of solitary mastocytoma are the tendency to multiple rashes, the variety of localization and the long-lasting positivity of the Darier sign. Obviously, clinical monitoring using dermatoscopy and laboratory research methods allows to follow-up the activity of the process and promptly adjust drug treatment. To prevent delayed regression of solitary mastocytoma, traumatization of rashes of any localization should be excluded.
For citation: Kasikhina E.I., Ostretsova M.N., Tereshchenko G.P. Solitary mastocytoma in children: a retrospective analysis of the clinical course and timing of regression. Meditsinskiy sovet = Medical Council. 2021;(8):72–76. (In Russ.) doi: 10.21518/2079-701X-2021-8-72-76.
Conflict of interest: the authors declare no conflict of interest.
ВВЕДЕНИЕ
Мастоцитоз — заболевание, характеризующееся аномальной пролиферацией и накоплением клональных тучных клеток в различных тканях и внутренних органах, таких как кожа, костный мозг, печень, селезенка, лимфатические узлы и органы желудочно-кишечного тракта. Классификация Всемирной организации здравоохранения (ВОЗ, 2016 г.) выделяет кожный мастоцитоз, системный мастоцитоз и локализованные опухоли тучных клеток [1]. К клиническим вариантам кожного мастоцитоза относят пятнисто-папулезный кожный мастоцитоз (известный как пигментная крапивница), диффузный кожный мастоцитоз и мастоцитому кожи [1]. Кожные поражения диагностируют у 95% пациентов при различных формах мастоцитоза [2]. Мастоцитоз считается относительно редким заболеванием. Не исключено, что показатели заболеваемости мастоцитозом могут быть недостоверными по причине диагностических ошибок, связанных с вариабельностью клинических проявлений на коже, а также с недостаточным уровнем знаний о заболевании у врачей разных специальностей [3]. Известно, что в США распространенность всех случаев мастоцитоза составляет 1 случай на 10 000 человек, а первичная заболеваемость — от 5 до 10 новых случаев на миллион человек ежегодно [2, 4]. В детской возрастной группе более 80% пациентов имеют кожный мастоцитоз [4]. В России кожные формы мастоцитоза составляют от 0,1 до 0,8% от всех дерматологических диагнозов [5]. Литературные данные о структуре клинических форм кожного мастоцитоза у детей могут различаться [6, 7]. Доля пятнисто-папулезного кожного мастоцитоза среди всех форм кожного мастоцитоза варьирует в интервале от 47 до 75%, солитарной мастоцитомы – 17–51% соответственно [6]. Большинство исследователей склонны считать, что мастоцитома составляет от 10 до 15% всех педиатрических случаев кожного мастоцитоза [8–12]. Об исключительной редкости мастоцитомы в 1981 г. свидетельствовал R. Degos, который, длительно занимаясь мастоцитозом, наблюдал всего два случая мастоцитомы [13]. Тем не менее, по данным систематического обзора, обобщившего данные 90 статей, посвященных проблеме кожного мастоцитоза у детей за период с 1950 г. по апрель 2014 г., доля солитарной мастоцитомы составила 19,5% [14]. Соотношение полов при мастоцитоме примерно одинаковое [15]. В литературе сообщается о семейных случаях заболевания [14, 16, 17].
В процессе анализа современных публикаций, посвященных проблеме кожного мастоцитоза у детей, выяснилось, что информация о солитарной мастоцитоме носит преимущественно обзорный характер [2, 4, 6, 14, 16, 17]. Клинические случаи мастоцитомы у детей описаны в отечественных и зарубежных работах, но без анализа динамики течения и регресса заболевания [9, 10, 12, 18, 19].
Цель – проведение ретроспективного анализа клинической картины и сроков регресса солитарной мастоцитомы у детей.
МАТЕРИАЛЫ И МЕТОДЫ
Дизайн и условия проведения. Для анализа использовались сведения из медицинской документации детей, находившихся на амбулаторном лечении и наблюдении в ГБУЗ «Московский научно-практический центр дерматовенерологии и косметологии ДЗМ» в период с января 2016 г. по декабрь 2020 г. Отслеживание исходов завершено в январе 2021 г.
Целевые показатели. Проводилась ретроспективная оценка динамики и скорости регресса клинических проявлений солитарной мастоцитомы. Данные были извлечены из медицинской документации (учетная форма №025/у «Медицинская карта амбулаторного больного»). Повторную верификацию диагноза не проводили. Критерии невключения не запланированы. Контрольная группа не формировалась. Дополнительно оценивались динамика дерматоскопической картины и показатели лабораторных методов исследования.
Статистический анализ. Объем выборки предварительно не рассчитывался. Оценка достоверности результатов с учетом относительно небольшого числа наблюдений проводилась с расчетом средней ошибки (m) для средней арифметической, границ доверительного интервала с вероятностью 95,0% (значения считали статистически значимыми при р < 0,05). Анализ данных был выполнен с использованием пакета статистических программ IBM SPSS Statistics v. 21 (IBM Corp., США).
Характеристика выборки. Для оценки исходов заболевания были использованы данные 32 детей с установленным диагнозом «солитарная мастоцитома» (19 мальчиков и 13 девочек) в возрасте от 3 мес. до 9 лет.
РЕЗУЛЬТАТЫ
Средний возраст дебюта заболевания составил 2,5 ± 0,7 мес. У 3 (9,3%) детей наличие мастоцитомы отмечалось с рождения. Солитарная мастоцитома наблюдалась несколько чаще у мальчиков (59,3%), чем у девочек (41,7%): соотношение составило 1,4:1. Интерес вызывает наличие сведений у 28 (87,5%) матерей детей с солитарными мастоцитомами об отягощенном акушерском анамнезе: указание на прием препаратов прогестерона до 22–28 нед. гестации, процедура экстракорпорального оплодотворения (ЭКО), угроза прерывания беременности, выраженная анемия, преэклампсия. Семейные случаи составили 3,1%. Указания на наличие кожных болезней (атопический дерматит, экзема, красный плоский лишай) у близких родственников были у половины наблюдаемых нами детей. Следует отметить, что 15 детям (46,8% случаев) правильный диагноз «солитарная мастоцитома» был выставлен в возрасте старше 3 лет.
Одиночные мастоцитомы были диагностированы у 29 (90,6%) детей, множественные (до 3 элементов) – у 3 (9,4%). Высыпания были представлены образованиями (бляшки, пятна, реже узлы) размером от 1 до 3 см в диаметре, округлых очертаний, слегка выступающими над поверхностью кожи, плотно-эластичной консистенции, типичного цвета (желто-коричневого, реже – красноватого или розового).
Процесс локализовался на туловище у 17 (53,1%) детей, на верхних и нижних конечностях – у 9 (28,1%), в области виска – 2 (6,2%), на задней поверхности шеи – 1 (3,1%), тыле стопы и кистей – 2 (6,2%), подошве – у 1 (3,1%) ребенка.
При оценке динамики клинической картины солитарной мастоцитомы учитывалась выраженность феномена Унны – Дарье. В течение первых двух лет жизни феномен Унны – Дарье определялся как резко положительный при воздействии раздражителей (купание в горячей воде, трение одежды и обуви). У 5 (15,6%) грудных детей отмечалась реакция в виде появления стойкого локального зуда и покраснения в области высыпаний после вакцинации, при прорезывании зубов. У 10 (31,2%) детей, наблюдавшихся у дерматолога и получавших своевременное и адекватное симптоматическое лечение, в возрасте 3–4 лет феномен Дарье был положительным только при интенсивном раздражении мастоцитомы. В 5–6-летнем возрасте феномен Дарье определялся только у 5 (15,6%) детей с локализацией мастоцитомы в областях, постоянно подвергающихся трению (тыл стоп, кистей, подошвы, область шеи). Образование пузырей при трении наблюдалось только у 2 (6,2%) мальчиков. Формирование пузырей прекратилось у пациентов к 2-летнему возрасту. Лекарственная непереносимость и анафилактические реакции у наблюдаемых детей не отмечались.
При необычной локализации мастоцитомы (на коже подошв, ладоней) до установления правильного диагноза часть детей неоднократно подвергалась криодеструкции элементов, что приводило к ухудшению течения заболевания (увеличению размеров очагов, увеличению числа элементов, появлению стойкого зуда) и к снижению скорости ответа на проводимое лечение. У детей с наличием в анамнезе неоднократной травматизации высыпаний регресс солитарной мастоцитомы происходил только к 9-летнему возрасту. Динамика сроков регресса солитарной мастоцитомы отражена в таблице.
Таблица. Сроки регресса солитарной мастоцитомы у детей в зависимости от локализации процесса
| Локализация мастоцитомы | Пациенты | Средний возраст регресса высыпаний, М ± m | |
|---|---|---|---|
| Абс. число (n = 32) | ρ ± m | ||
| Туловище | 17 | 18,9 ± 0,9 | 5,3 ± 1,8 |
| Верхние конечности | 5 | 8,4 ± 1,2 | 5,6 ± 2,4 |
| Нижние конечности | 4 | 7,8 ± 1,2 | 5,5 ± 2,4 |
| Область виска, шея | 3 | 8,2 ±1,2 | 5,3 ± 2,4 |
| Тыл кистей и стоп | 2 | 15,9 ± 1,1 | 7,0 ± 2,2 |
| Подошвы | 1 | – | 9 |
Примечание. р – частота признака, m – ошибка средней арифметической (при t = 2, р < 0,05), М – средняя арифметическая.
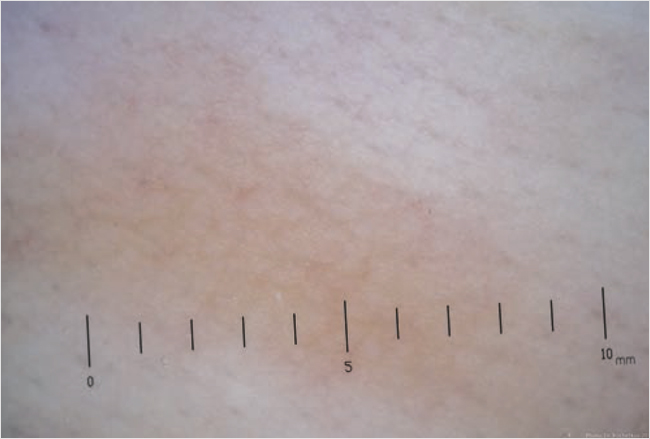
В процессе динамического наблюдения за детьми нами была оценена динамика дерматоскопической картины. У большинства детей с солитарными мастоцитомами центральная зона представляла собой сосудистую структуру (линейные сосуды) или пятно розового цвета с точечными сосудами, окруженными периферической зоной желтого или желто-оранжевого оттенка (рис. 1).
Рисунок 1. Дерматоскопическая картина солитарной мастоцитомы (пятно розового цвета с точечными сосудами, окруженными периферической зоной желтого цвета)
При дерматоскопии зрелой солитарной мастоцитомы в центре очага наблюдалась желтая (и/или белая) бесструктурная область с красными точками, окруженными сетчатой коричневатой пигментной сетью на желтоватом фоне или краевым сетчатым гиперпигментированным ободком. Чередование паттернов разного цвета при кожном мастоцитозе формирует т.н. симптом радуги. Коричневая сеть на фоне желтоватого оттенка объясняется наличием плотного дермального тучноклеточного инфильтрата с повышенной меланизацией вышележащего базального слоя эпидермиса. Центральная бледно-желтая или беловатая бесструктурная область может быть обусловлена накоплением серозной жидкости, образующейся вследствие раздражения эпидермиса (рис. 2). Красные точки в центре очага соответствуют расширенным сосудам. Солитарная мастоцитома в стадии разрешения характеризуется диффузным светло-коричневым окрашиванием очага с исчезновением желтого или оранжевого оттенка. При дерматоскопии буллезной формы в центре очага видна эрозия или булла, по периферии которой определяется желтоватое окрашивание с сосудистыми структурами.
Рисунок 2. Дерматоскопический симптом «радуги» (желтые и белые бесструктурные области отмечены стрелками)

Базовые лабораторные исследования включали проведение клинических анализов крови, мочи, биохимических тестов (включая аланинаминотрансферазу (АЛТ), аспартатаминотрансферазу (АСТ), щелочную фосфатазу, альбумин и билирубин) и уровень триптазы в сыворотке. При обследовании детей с солитарной мастоцитомой уровень триптазы во всех случаях не превышал 5,59 мкг/л (при норме < 11 мкг/л). Это позволило исключить системный процесс.
ОБСУЖДЕНИЕ
Солитарная мастоцитома как одна из форм кожного мастоцитоза является редким заболеванием. Формирование выборки для проведения исследования требует большого количества времени. Теоретический расчет объема выборки исследования было невозможно осуществить по причине отсутствия статистических данных о числе больных солитарной мастоцитомой в г. Москве. Учет заболеваемости кожного мастоцитоза в структуре заболеваний кожи и подкожно-жировой клетчатки Федеральной службой государственной статистики не ведется. Возможно наличие информационных ошибок. Существует вероятность ненадежного воспроизведения матерями информации из прошлого, что может повлиять на оценку факторов риска. При проведении ретроспективного анализа сведений из медицинской документации (медицинских карт амбулаторного больного) возникают ограничения, связанные с точностью используемых определений, полнотой отражения динамики заболевания.
Интерпретация результатов
Полученные нами данные свидетельствуют о некоторых особенностях клинической картины солитарной мастоцитомы. Так, в нашем исследовании преобладала локализация мастоцитом в области туловища и местах, подвергающихся травматизации, в т.ч. в височной области и на коже подошв (в 65,6% случаев). По литературным данным, мастоцитома наиболее часто локализуется на коже верхних и нижних конечностей, реже – на туловище и других участках [17, 20].
Положительный феномен Дарье в нашем исследовании определялся в первые годы жизни у всех детей, находившихся под наблюдением. По данным зарубежных авторов, феномен Дарье при мастоцитоме вызывается только в 50% случаев [4, 6, 17]. Существенную разницу можно объяснить различиями в подходах к постановке окончательного диагноза. В нашем исследовании верификация диагноза производилась на основании характерных для кожного мастоцитоза клинических, в т.ч. на определении положительного феномена Унны – Дарье, и дерматоскопических признаков. В зарубежной практике для диагноза берутся во внимание данные клинического и гистологического исследования [17].
Обращает на себя внимание появление случаев множественных мастоцитом, которые необходимо дифференцировать с другими формами кожного мастоцитоза. Научных сообщений, посвященных множественным мастоцитомам, нет. Очевидно, что этим детям необходим более тщательный дерматоскопический контроль за динамикой кожного процесса, уровнями триптазы и биохимических показателей.
Согласно литературным данным, разрешение элементов солитарных мастоцитом наблюдается спонтанно в первые годы жизни ребенка [7, 17]. В настоящем исследовании показано, что у 6 (18,8%) детей с мастоцитомой наблюдался отсроченный регресс высыпаний в возрастном интервале от 6 до 9 лет. Факторами, возможно объясняющими замедленный регресс мастоцитом, являются проблемы с ранней постановкой правильного диагноза, отсутствие своевременных рекомендаций по уходу и терапевтической коррекции, регулярно повторяющиеся эпизоды травматизации элементов. Исследование показало, что примерно половина детей с солитарной мастоцитомой получает неадекватную медицинскую помощь по причине неправильно поставленного диагноза, т.к. последняя клинически может напоминать пигментные невусы, лимфангиому, ювенильную ксантому. Часть родителей настаивает на деструкции элементов, что приводит к ухудшению течения кожного процесса. Данный факт еще раз доказывает необходимость междисциплинарного обсуждения проблемы кожного мастоцитоза для формирования достаточных знаний у педиатров и дерматологов по диагностике и лечению заболевания.
Анализ дерматоскопических признаков мастоцитомы показал, что при внешне кажущихся невоспалительных высыпаниях выраженная сетчатая коричневого оттенка пигментная сеть на желтом или оранжевом фоне служит признаком активности процесса и поводом для назначения медикаментозной терапии. Кроме того, дерматоскопическое исследование может быть использовано для наблюдения за мастоцитомой в динамике, поскольку паттерны в очагах регресса отличаются от зрелых мастоцитом отсутствием желто-оранжевых областей.
ЗАКЛЮЧЕНИЕ
К клиническим особенностям современного течения солитарной мастоцитомы можно отнести тенденцию к множественным высыпаниям, разнообразие локализации и длительно сохраняющуюся позитивность феномена Унны – Дарье. Очевидно, что динамическое наблюдение с помощью дерматоскопического исследования и лабораторных методов исследования позволяет контролировать активность процесса и своевременно корректировать медикаментозное лечение. Для профилактики замедленного регресса солитарных мастоцитом следует исключать травматизацию высыпаний любой локализации.
Список литературы / References
- Valent P., Akin C., Hartmann K., Nilsson G., Reiter A., Hermine O. et al. Advances in the classifcation and treatment of mastocytosis: current status and outlook toward the future. Cancer Res. 2017;77(6):1261–1270. doi: 10.1158/0008-5472.CAN-16-2234.
- Brockow K. Epidemiology, prognosis, and risk factors in mastocytosis. Immunol Allergy Clin North Am. 2014;34(2):283–295. doi: 10.1016/j.iac.2014.01.003.
- Cohen S.S., Skovbo S., Vestergaard H., Kristensen T., Møller M., Bindslev-Jensen C. et al. Epidemiology of systemic mastocytosis in Denmark. Br J Haematol. 2014;166(4):521–528. doi: 10.1111/bjh.12916.
- Klaiber N., Kumar S., Irani A.M. Mastocytosis in Children. Curr Allergy Asthma Rep. 2017;17(11):80. doi: 10.1007/s11882-017-0748-4.
- Лебедева Т.Ю., Федерякина О.Б., Дубенский В.В., Катунина О.Р. Мастоцитоз у детей. Верхневолжский медицинский журнал. 2012;10(3):26–33. Режим доступа: http://medjournal.tvergma.ru/. / Lebedeva T.Yu., Federyakina O.B., Dubensky V.V., Katunina O.R. Mastocytosis in children. Verkhnevolzhskiy meditsinskiy zhurnal = Upper Volga Medical Journal. 2012;10(3):26–33. (In Russ.) Available at: http://medjournal.tvergma.ru/.
- Lange M., Nedoszytko B., Górska A., Zawrocki A., Sobjanek M., Kozlowski D. Mastocytosis in children and adults: clinical disease heterogeneity. Arch Med Sci. 2012;8(3):533–541. Available at: https://pubmed.ncbi.nlm.nih.gov/.
- Valent P., Akin C., Escribano L. et al. Standards and standardization in mastocytosis: Consensus Statements on Diagnostics, Treatment Recommendations and Response Criteria. Eur J Clin Invest. 2007;37(6):435–453. doi: 10.1111/j.1365-2362.2007.01807.x.
- Briley L.D., Phillips C.M. Cutaneous mastocytosis: A review focusing on the pediatric population. Clin Pediatr (Phila.). 2008;47(8):757–761. doi: 10.1177/0009922808318344.
- Gopal D., Puri P., Singh A., Ramesh V. Asymptomatic solitary cutaneous mastocytoma: A rare presentation. Indian J Dermatol. 2014;59(6):634. doi: 10.4103/0019-5154.143588.
- Krishnan K.R., Ownby D.R. A solitary mastocytoma presenting with urticaria and angioedema in a 14-year-old boy. Allergy Asthma Proc. 2010;31(6): 520–523. doi: 10.2500/aap.2010.31.3368.
- Tüysüz G., Özdemir N., Apak H., Kutlubay Z., Demirkesen C., Celkan T. Childhood mastocytosis: Results of a single center. Turk Pediatri Ars. 2015;50(2):108–113. doi: 10.5152/tpa.2015.2332.
- Thappa D.M., Jeevankumar B. Solitary mastocytoma. Indian Pediatr. 2005; 42:390. Available at: https://www.indianpediatrics.net/.
- Degos R. Urticaire pigmentaire. Mastocytoses. In: Dermatologie. Paris; 1981, pp. 19–127.
- Méni С., Bruneau J., Georgin-Lavialle S., Le Saché de Peufeilhoux L., Damaj G., Hadj‐Rabia S. et al. Paediatric mastocytosis: a systematic review of 1747 cases. Br J Dermatol. 2015;172(3):642–651. doi: 10.1111/bjd.13567.
- Wiechers T., Rabenhorst A., Schick T., Preussner L.M., Förster A., Valent P. et al. Large maculopapular cutaneous lesions are associated with favorable outcome in childhood-onset mastocytosis. J Allergy Clin Immunol. 2015;136(6):1581–1590. doi: 10.1016/j.jaci.2015.05.034.
- Azaña J.M., Torrelo A., Matito A. Update on mastocytosis (Part 1): pathophysiology, clinical features, and diagnosis. Actas Dermosifiliogr. 2016;107(1):5–14. doi: 10.1016/j.ad.2015.09.007.
- Leung A.K.C., Lam J.M., Leong K.F. Childhood Solitary Cutaneous Mastocytoma: Clinical Manifestations, Diagnosis, Evaluation, and Management. Curr Pediatr Rev. 2019;15(1):42–46. doi: 10.2174/1573396315666181120163952.
- Asati D.P., Tiwari A. Bullous mastocytosis in a 3-month-old infant. Indian Dermatol Online J. 2014;5(4):497–500. doi: 10.4103/2229-5178.142520.
- Gündüz Ö., Yıldırım D., Erdoğan F.G., Kaya B., Doğan H. Solitary bullous mastocytoma with dermoscopic features in a neonate: neonatal solitary bullous mastocytoma. Dermatol Pract Concept. 2019;9(4):302–303. doi: 10.5826/dpc.0904a12.
- Brockow K., Ring J., Alvarez-Twose I., Orfao A., Escribano L. Extensive blistering is a predictor for severe complications in children with mastocytosis. Allergy. 2012;67(10):1323–1324. doi: 10.1111/all.12013.








