Журнал "Медицинский совет" №3/2022
DOI: 10.21518/2079-701X-2022-16-3-95-100
М.М. Тлиш, ORCID: 0000-0001-9323-4604
Ж.Ю. Наатыж, ORCID: 0000-0001-9754-5063
Т.Г. Кузнецова, ORCID: 0000-0002-0426-5167
Кубанский государственный медицинский университет; 350063, Россия, Краснодар, ул. Седина, д. 4
В статье рассмотрена актуальная дерматологическая проблема – нарушение целостности кожного барьера у больных аллергодерматозами. Роговой слой кожи у таких пациентов может быть нарушен в результате многочисленных внешних воздействий: экскориаций, травм, аллергенов, ирритантов и др. Эти факторы, в свою очередь, содействуют активации эндогенных кожных протеаз и уменьшению синтеза эпидермальных липидов, что приводит к снижению эластичности корнеоцитов, увеличению межклеточных промежутков и облегчает доступ для антигенных стимуляторов, которые способствуют развитию воспаления. Снижение барьерной функции кожи сопровождается развитием иммунного воспаления, продукцией провоспалительных цитокинов, которые ингибируют выработку противомикробных факторов, индуцируют гиперплазию и апоптоз кератиноцитов. Учитывая специфику патогенеза и течения аллергодерматозов, в терапии заболевания ведущим является интегральный подход. Также в практике дерматолога важное место занимают топические глюкокортикостероиды. С их помощью удается в короткие сроки справиться с симптомами воспаления при многих дерматозах.
В данной работе представлен обзор новейших медицинских сведений о роли керамидов в восстановлении эпидермального барьера. Отмечается, что эпидермис пациентов, страдающих различными дерматозами, характеризуется уменьшением продукции и нарушением функционирования физиологических липидов. Следовательно, наружный слов кожи больных становится предрасположен к увеличению частоты возникновения патологических изменений. Поэтому при аллергодерматозах предпочтительнее лекарственные средства, содержащие в своем составе керамиды, которые обеспечивают снижение трансэпидермальной потери влаги, укрепление структур эпидермального барьера, позволяют в дальнейшем минимизировать рецидивы заболевания и повысить качество жизни пациентов.
Для цитирования: Тлиш М.М., Наатыж Ж.Ю., Кузнецова Т.Г. Нарушение кожного барьера у больных аллергодерматозами: причины, последствия, возможности коррекции. Медицинский совет. 2022;16(3):95–100. https://doi.org/10.21518/2079-701X-2022-16-3-95-100.
Конфликт интересов: авторы заявляют об отсутствии конфликта интересов.
Violation of the skin barrier in patients with allergic dermatoses: causes, consequences, possibilities of correction
Marina M. Tlish, ORCID: 0000-0001-9323-4604
Zhanna Yu. Naatyzh, ORCID: 0000-0001-9754-5063
Taisiya G. Kuznetsova, ORCID: 0000-0002-0426-5167
Kuban State Medical University; 4, Sedin St., Krasnodar, 350063, Russia
The article considers the topical dermatological issue concerning the breach of the integrity of the skin’s barrier in patients with allergic dermatosis. The horny layer of the skin in such patients can be broken as a result of numerous external causes: excoriations, injuries, allergens, irritants, etc. These factors, in turn, contribute to the activation of endogenous dermal proteases and decrease in the synthesis of epidermal lipids, which leads to reduced elasticity of corneocytes, increased intercellular spaces, and facilitates access for antigenic stimulants that promote the development of inflammation. The decrease in the skin’s barrier is accompanied by the development of immune inflammation, production of pro-inflammatory cytokines that inhibit the generation of antimicrobial factors, induce hyperplasia and apoptosis of keratinocytes. The integral approach plays a leading role in the treatment of the disease due to the specifics of the pathogenesis and course of allergic dermatoses. In the practice of a dermatologist, topical glucocorticosteroids occupy an important place. With their help, it is possible to quickly cope with the symptoms of inflammation in many dermatoses.
The introduction presents current literature data on the role of skin ceramides in the restoration of the epidermal barrier. It is indicated that the epidermis of patients suffering from various dermatoses is characterized by a decrease in the production and dysfunction of physiological lipids, and, therefore, is prone to an increase in the incidence of pathological skin changes. Therefore, in allergic dermatoses, it is preferable to use products containing ceramides in their composition, which reduce transepidermal moisture loss, strengthen the structures of the epidermal barrier, and allow further elimination of relapses of the disease and improve the quality of life of patients.
For citation: Tlish M.M., Naatyzh Z.Yu., Kuznetsova T.G. Violation of the skin barrier in patients with allergic dermatoses: causes, consequences, possibilities of correction. Meditsinskiy sovet = Medical Council. 2022;16(3):95–100. (In Russ.) https://doi.org/10.21518/2079-701X-2022-16-3-95-100.
Conflict of interest: the authors declare no conflict of interest.
Введение
В практике дерматолога часто встречаются пациенты с хроническими дерматозами, которые характеризуются нарушением целостности барьерного слоя и метаболизма кожи, воспалением, что является ключевым звеном патогенеза, в т. ч. и аллергодерматозов [1]. Неблагоприятное действие на целостность рогового слоя кожи оказывают многочисленные внешние воздействия (экскориации, травмы, аллергены, ирританты и др.). Эти факторы, в свою очередь, содействуют активации эндогенных кожных протеаз и уменьшению синтеза эпидермальных липидов, что приводит к снижению эластичности корнеоцитов, увеличению межклеточных промежутков и облегчает доступ для антигенных стимуляторов, которые способствуют развитию воспаления [2].
Эпидермальный барьер образуется двумя составляющими – корнеоцитами и липидами двух фракций: жирами, входящими в состав гидролипидной мантии, и межклеточными липидами, заполняющими пространства между роговыми чешуйками и связывающими их между собой [3]. Керамиды способствуют восстановлению эпидермального барьера и выполняют роль проводников активных биологических веществ в дерму, отвечают за транскутанную регуляцию потери воды, контроль темпа десквамации, дифференцировку кератиноцитов [4]. При атопическом дерматите (АД) уменьшается общее количество липидов, нарушаются структуры керамидов, увеличивается трансэпидермальная потеря влаги (ТЭПВ) и снижается антимикробная активность кожи [5]. В результате нарушения процессов кератинизации, повышенной трансэпидермальной потери жидкости, повреждения структурных белков происходит снижение барьерной функции кожи, что способствует развитию иммунного воспаления, продукции провоспалительных цитокинов, которые ингибируют выработку противомикробных факторов, индуцируют гиперплазию и апоптоз кератиноцитов [6].
Учитывая специфику патогенеза и течения аллергодерматозов, в терапии заболевания основным и наиболее эффективным является интегральный подход с применением топических глюкокортикостероидов (ГКС), т.к. они обладают выраженным противовоспалительным, противозудным и противоаллергическим действием [7].
Топические глюкокортикостероиды в терапии аллергодерматозов
Наибольший интерес среди топических ГКС представляет крем Комфодерм К, который содержит 0,1% метилпреднизолона ацепонат (МПА) и керамиды. У МПА высокий терапевтический индекс и оптимальное сочетание эффективности, минимального системного влияния и местного побочного действия. Данный эффект МПА обусловлен включением в его структуру эфирных боковых цепей [7]. Процесс биоактивации МПА в очаге воспаления происходит значительно быстрее, чем в здоровой коже. Более высокое средство метаболитов МПА к стероидным рецепторам кожи проявляется в выраженном подавлении воспаления, гиперпролиферации и аллергических реакций. Это позволяет применять данное средство у детей с 4-х мес. и у взрослых различных возрастных групп. Комфодерм К также является препаратом выбора за счет гидрофильной основы, что позволяет применять его для снятия островоспалительных явлений на чувствительных участках кожи (на лице, шее, складках). Комбинация МПА с керамидами обеспечивает восстановление кожи и обладает протективным и репаративным эффектом.
Ниже приводится описание 3 клинических случаев пациентов с аллергодерматозами, которым проводилась комплексная терапия с включением крема Комфодерм К.
Клинический случай 1
Больному А., 23 года, студенту факультета архитектуры и дизайна, был установлен диагноз экземы истинной 2 года назад. Пациент отмечал периодическое появление высыпаний на коже правой кисти после стрессовых ситуаций и контакта с лакокрасочными средствами. Он неоднократно обращался к дерматологу по месту жительства, при обострении проводилась терапия в соответствии с федеральными клиническими рекомендациями российского общества дерматовенерологов и косметологов по лечению экзем с использованием гипосенсибилизирующей терапии, антигистаминных препаратов, топических ГКС. Применяемое лечение имело временный эффект. Последний год пациент лечился самостоятельно, нерегулярно, время от времени использовал косметические кремы и антигистаминные средства без улучшения. За последний год кожный патологический процесс распространился на кожу левой кисти, очаги на коже правой кисти увеличились в размерах, появились новые высыпания, частота обострений увеличилась. Последнее обострение возникло за 5 дней до обращения после контакта с растворителем.
На момент осмотра пациент был тревожен, предъявлял жалобы на нарушение сна, интенсивный зуд, сухость, чувство стягивания. Кожный патологический процесс носил ограниченный симметричный характер, располагался на коже кистей. Кожа II, III пальцев правой кисти с трансгредиентным переходом на боковую поверхность пальцев и ладонную поверхность гиперемирована, инфильтрирована, имеются очаги шелушения, участки инфильтрации и трещин, на V пальце по сгибательной и боковой поверхностям обнаружены шелушения с единичными эрозиями и геморрагическими корочками (рис. 1А). На IV пальце левой кисти и ладонной поверхности (в основании III и IV пальцев) кожа гиперемирована, инфильтрирована, имеет четкие границы. По периферии очага на коже ладонной поверхности левой кисти визуализировались единичные везикулы. Очаги поражения на обеих кистях чередуются с участками здоровой кожи – симптом «архипелаг островов» (рис. 1Б).
Рисунок 1. Больной А. Клинические проявления истинной экземы на коже правой (А) и левой (Б) кистей. Начало терапии

В результате лабораторных исследований крови (общий и биохимический анализы) и общего анализа мочи отклонений не выявлено. На основании показаний пациента, физикального осмотра и результатов анализов был установлен диагноз: Экзема истинная кистей (L25).
Пациенту было назначено следующее лечение: Цетиризин в дозировке 10 мг 1 раз в сутки в течение 10 дней, Гидроксизин в дозировке 25 мг 2 раза в сутки в течение 3 нед. В качестве наружной терапии был выбран крем Комфодерм К 1 раз в сутки в течение 2 нед. Было рекомендовано исключить контакт с синтетическими моющими и лакокрасочными средствами, ограничить стрессовые ситуации и водные процедуры. Также больному было назначено строгое соблюдение гипоаллергенной диеты.
На 7-й день терапии практически полностью регрессировали гиперемия, отечность, зуд, исчезло чувство стягивания и сухости, эпителизировались трещины и эрозии (рис. 2А, 3А). На 14-й день терапии стало отчетливо прослеживаться уменьшение площади поражения кожи и тяжести течения экзематозного процесса, отсутствовали жалобы на кожный зуд и нарушение сна (рис. 2Б, 3Б). Учитывая наличие положительной динамики кожного патологического процесса, хроническое течение заболевания и высокую вероятность рецидивов, было рекомендовано продолжить наружную терапию препаратом крем Комфодерм К в «проактивном» режиме 2 раза в нед. в комплексе с эмолентами.
Рисунок 2. Больной А. Клинические проявления экземы на 7-й (А) и 14-й (Б) дни лечения на коже правой кисти

Рисунок 3. Больной А. Динамика экзематозного процесса на коже левой кисти в процессе терапии на 7-й (А) и 14-й (Б) дни терапии

Клинический случай 2
Пациентка С., 16 лет, ученица средней общеобразовательной школы. Девушка болеет около 3 нед., когда после регулярной обработки кистей антисептическим средством (в связи с проведением индивидуальных противоэпидемических мероприятий по COVID-19) появились высыпания на коже левой кисти. Больная самостоятельно обрабатывала очаг косметическим кремом для рук. Эффект от проводимой терапии не отмечался: на тыльной поверхности левой кисти интенсивность гиперемии и отечность усилились. Пациентка обращалась к терапевту по месту жительства, который рекомендовал мазь флуоцинолона ацетонид 0,025%. Через 5–7 дней от начала терапии яркость высыпаний несколько уменьшилась, но очаг воспаления увеличился в размерах, появились сильный зуд и чувство стягивания. Пациентка стала принимать хлоропирамин в дозировке 25 мг 2 раза в день. Несмотря на проводимое лечение, улучшение не наступало, в связи с чем больная обратилась на консультацию к дерматологу с жалобами на зуд, сухость, покраснение кожи левой кисти.
На момент осмотра кожный патологический процесс носил ограниченный, асимметричный характер, располагался на коже левой кисти. На коже тыльной поверхности левой кисти визуализировалась эритема ярко-розового цвета с нечеткими границами. Кожа в очаге была местами несколько отечна, присутствовал выраженный кожный рисунок с наличием единичных трещин (рис. 4). Отклонений показателей лабораторных исследований крови и мочи не отмечалось. Был установлен диагноз: Аллергический контактный дерматит (L23). В анамнезе было перенесенное заболевание – астма аллергическая.
Рисунок 4. Пациентка С. Клинические проявления аллергического контактного дерматита. Начало терапии

Пациентке было назначено следующее лечение: крем Комфодерм К 1 раз в сутки в течение 14 дней. Было рекомендовано исключить контакт с аллергенами, в т.ч. с антисептическими средствами.
Пациентка явилась на 7-й день терапии, к этому времени практически полностью регрессировали островоспалительные явления, трещины частично эпителизировались, в очаге местами визуализировалось слабо выраженное шелушение (рис. 5). Субъективно больная жалоб не предъявляла. Пациентке была дана рекомендация продолжить наружную терапию кремом Комфодерм К в течение 14 дней. К моменту окончания курса терапии на коже левой кисти кожный патологический процесс разрешился (рис. 6).
Рисунок 5. Пациентка С. 7-й день терапии. Яркость островоспалительных явлений практически регрессировала, трещины частично эпителизировались, визуализируется слабо выраженное шелушение

Рисунок 6. Пациентка С. 14-й день терапии, кожный патологический процесс разрешился
Клинический случай 3
Больной К., 27 лет, прораб, болен атопическим дерматитом с детства. Согласно представленной медицинской документации периоды обострения и ремиссии чередовались до 3 лет, основным триггерным фактором был алиментарный. Полная ремиссия отмечалась в период с 3-летнего возраста до 7 лет, в дальнейшем заболевание приняло рецидивирующее течение с обострениями от 2 до 4 раз в год. Основными провоцирующими факторами являлись нарушение пищевого режима и стрессовые ситуации. Периодически согласно федеральным клиническим рекомендациям российского общества дерматовенерологов и косметологов пациент получал амбулаторное и стационарное лечение в Клиническом кожно-венерологическом диспансере, что давало временное улучшение. После выписки больной выполнял рекомендации нерегулярно, гипоаллергенной диеты и охранительного режима придерживался не всегда, эмоленты не использовал. Последние 3 года пациент к дерматологу не обращался, при обострениях лечился самостоятельно, время от времени прибегал к использованию топических ГКС и антигистаминных препаратов. Последнее обострение, которое наступило за 5 дней до обращения, пациент связывает со стрессовой ситуацией и контактом со строительными материалами.
На момент обращения пациент предъявлял жалобы на нарушение сна, тревожность, раздражительность, интенсивный зуд, сухость, чувство стягивания и высыпания. При осмотре кожный патологический процесс носил распространенный симметричный характер, располагался на коже лица, туловища, конечностей. На коже лица отмечались сухость, периорбитальная гиперпигментация, наличие складок Денни-Моргана (рис. 7). На коже шеи и локтевых сгибов с переходом на кожу предплечий и нижнюю треть плеч, на подколенных складках располагались на фоне гиперемии очаги лихенизации, которые в подколенных областях были покрыты местами гнойными корочками и имели мелкие мокнущие эрозии (рис. 9А, 10А, 11А).
Рисунок 7. Больной К. Клинические проявления атопического дерматита на коже лица. Начало терапии

При обследовании пациента уровень общего иммуноглобулина Е (IgE) составил 239 МЕ/мл. Отклонений в ОАК, биохимическом анализе крови и ОАМ зарегистрировано не было. На основании полученных данных был установлен следующий диагноз: Атопический дерматит, распространенный, взрослая форма, стадия выраженных проявлений (обострение) средней степени тяжести, осложнен вторичной бактериальной инфекцией (L20.9).
Пациенту было рекомендовано следующее лечение: Лоратадин в дозировке 10 мг 1 табл. в сутки в течение 20 дней, раствор тиосульфата натрия 30% 10 мл совместно с раствором натрия хлорида 0,9% 200 мл в/в капельно 1 раз в сутки в течение 10 дней, цефтриаксон в дозировке 2,0 г в/м 1 раз в сутки в течение 10 дней, наружная терапия – метиленовый синий водный раствор 1% наружно на область высыпаний 2 раза в сутки в течение 7 дней, крем Комфодерм К 1 раз в сутки длительностью 14 дней. Были даны рекомендации исключить стрессовые ситуации, контакт со строительными материалами, лаками, красками, синтетическими моющими средствами, а также гипоаллергенная диета.
На 7-й день терапии пациент не явился на прием. К 14-у дню терапии кожный патологический процесс разрешился (рис. 8, 9Б, 10Б, 11Б). В связи с особенностями течения дерматоза пациенту было рекомендовано продолжить топическую терапию кремом Комфодерм К в проактивном режиме.
Рисунок 8. Больной К. 14-й день терапии. «Лицо атопика»

Рисунок 9. Больной К. Динамика кожного патологического процесса на коже шеи в процессе терапии на 1-й (А) и 14-й (Б) дни терапии

Рисунок 10. Больной К. Сравнительная динамика клинических проявлений атопического дерматита на коже локтевых сгибов, плеч и предплечий в процессе терапии на 1-й (А) и 14-й (Б) дни терапии
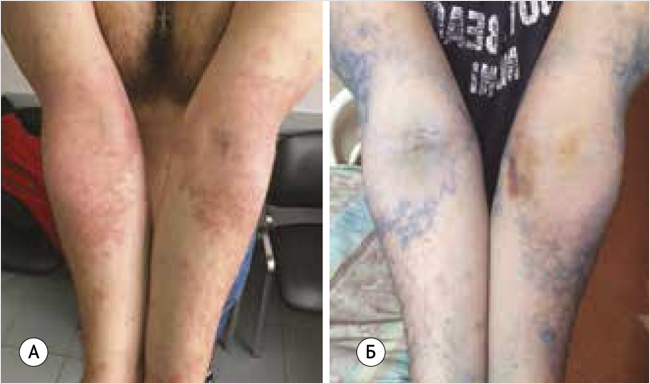
Рисунок 11. Больной К. Клинические проявления атопического дерматита на коже подколенных сгибов в процессе терапии на 1-й (А) и 14-й (Б) дни терапии. Островоспалительные проявления и признаки бактериальной инфекции разрешились

Таким образом, при сборе анамнеза было обнаружено, что у всех пациентов отмечалось уменьшение зуда, отечности и яркости эритемы на 3-й день от начала терапии. На 5-й день лечения у пациентов исчезали жалобы на сухость и чувство стягивания в очагах поражения, а на 7-й день восстанавливался ночной сон.
Заключение
У пациентов, применявших в комплексной терапии аллергодерматозов крем Комфодерм К, отмечался ранний регресс кожного патологического процесса, что проявлялось значительным снижением выраженности воспаления, уменьшением площади поражения кожи и интенсивности симптомов. Наряду с высокой эффективностью пациенты отмечали хорошую переносимость, отсутствие побочных эффектов и нежелательных явлений при применении крема Комфодерм К, что обуславливает перспективность его применения в качестве препарата выбора топической терапии аллергодерматозов.
Список литературы / References
- Ковалева Ю.С., Ведлер А.А., Кожевникова П.Е. Роль керамидов в сохранении эпидермального барьера. Клиническая дерматология и венерология. 2019;18(4):513–518. doi: 10.17116/klinderma201918041513. / Kovaleva Yu.S., Vedler A.A., Kozhevnikova P.E. The role of ceramides in preserving the epidermal barrier. Klinicheskaya Dermatologiya i Venerologiya. 2019;18(4):513–518. (In Russ.) doi: 10.17116/klinderma201918041513.
- Kato A., Fukai K., Oiso N., Murakami T., Ishii M. Association of SPINK5 gene polymorphisms with atopic dermatitis in the Japanese population. Br J Dermatol. 2003;148(4): 665–669. doi: 10.1046/j.1365-2133.2003.05243.x.
- Волошин Р.Н., Тлиш М.М., Наатыж Ж.Ю., Кузнецова Т.Г. Клиническая эффективность препарата «Айсида»-бальзам для укрепления жирных волос при жирной себорее. Медицинский вестник Юга России. 2014;(2):122–124. Режим доступа: https://www.medicalherald.ru/. / Voloshin P.H., Tlish M.M., Naatish J.U., Kuznetsova Y.G. Clinical efficiency of “Aisida” is a balm for hair with oily fat. Medical Herald of the South of Russia. 2014;(2):122–124. (In Russ.) Available at: https://www.medicalherald.ru/.
- Матушевская Е.В., Свирщевская Е.В. Технологии микронизации лекарственных препаратов: новые возможности топических глюкокортикостероидов в дерматологии. Клиническая дерматология и венерология. 2017;16(1):43–48. doi: 10.17116/klinderma201716143-48. / Matushevskaya E.V., Svirshchevskaya E.V. Drug micronization technique: new possibilities of topical corticosteroids in dermatology. Klinicheskaya Dermatologiya i Venerologiya. 2017;16(1):43–48. (In Russ.) doi: 10.17116/klinderma201716143-48.
- Соколовский Е.В. Кожные и венерические болезни. СПб.: Фолиант; 2008. 520 c. Режим доступа: https://docplayer.com/. / Sokolovskiy E.V. Skin and venereal diseases. St Petersburg: Foliant; 2008. 520 p. (In Russ.) Available at: https://docplayer.com/.
- Зайцева С.В., Застрожина А.К., Муртазаева О.А. Наружная терапия атопического дерматита у детей. Медицинский совет. 2017;(19):149–152. doi: 10.21518/2079-701X-2017-19-149-152. / Zaitseva S.V., Zastrozhina A.K., Murtazaeva O.A. External therapy of atopic dermatitis in children. Meditsinskiy Sovet. 2017;(19):149–152. (In Russ.) doi: 10.21518/2079-701X-2017-19-149-152.
- Хардикова С.А., Дмитрук В.С. Современные аспекты топической терапии атопического дерматита у детей. Клиническая дерматология и венерология. 2019;18(1):56–62. doi: 10.17116/klinderma20191801156. / Khardikova S.A., Dmitruk V.S. Modern aspects of topical therapy of atopic dermatitis in children. Klinicheskaya Dermatologiya i Venerologiya. 2019;18(1):56–62. (In Russ.) doi: 10.17116/klinderma20191801156.






